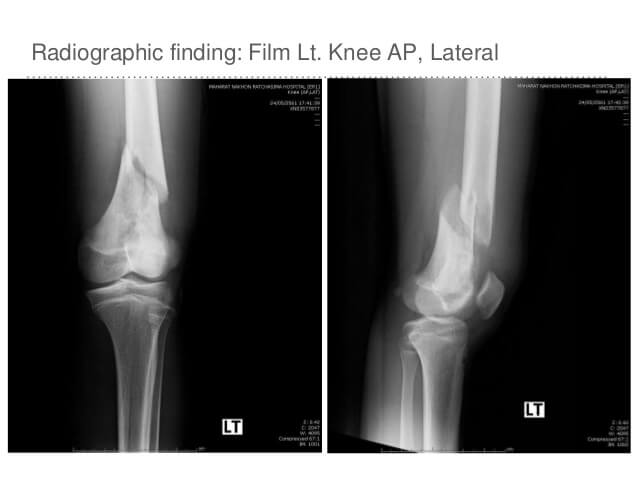
آسیب های عروقی در شكستگی زانو ; شکستگی ها تا حدی به بافت نرم اطراف خود (به ویژه به عضلات و عروق خونی) آسیب می رسانند، اما غالباً این آسیب ها همزمان با ترمیم شکستگی ها خودبخود ترمیم می یابد ، با این حال گاهی همزمان با شکستگی یا دررفتگی ممکن است شریان مهمی آسیب ببیند.

آسیب های عروقی همزمان با شکستگی یا دررفتگی
شش و چرخش ناشی از تروما، شكستگی سوپراكوندیلار استخوان فمور، دررفتگی مفصل زانو و شكستگی های پلاتوی تیبیا به خصوص اگر به طرف عقب جابه جاشده باشند، ممكن است موجب آسیب عروقی شوند. شكستگی / دررفتگی های زانو همراه با آسیب عروقی باید سریعاً تشخیص و تحت درمان قرارگیرند، در غیر این صورت می تواند عوارض وخیمی بدنبال داشته باشد حتی ممکن است در مواردی منجر به از دست دادن اندام شود.
برای مطالعه ادامه مطلب آسیب های عروقی در شكستگی زانو کلیک کنید.
جوش نخوردن شکستگی استخوان : در برخی موارد (۱٫۹% شکستگی ها) پس از جراحی یا درمان های غیر جراحی استخوان جوش نمی خورد که به این موارد جوش نخوردن شکستگی استخوان یا nonunion گفته می شود. همچنین در مواردی که جوش خوردن استخوان با تاخیر صورت گیرد به آن Delayed Union یا دیر جوش خوردن می گویند.
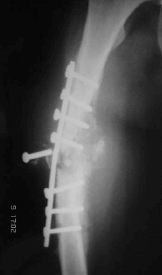
جوش نخوردن شکستگی استخوان فمور
برای این که شکستگی استخوان جوش بخورد ، استخوان نیاز به ثبات و پایداری، جریان خون مناسب و مواد غذایی دارد.اختلال در هر یک از این ۳ مورد می تواند باعث جوش نخوردن شکستگی استخوان یا نان یونیون (nonunion) بشود.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت

صفحه رشد (فیز) صفحه ایست بین دو قسمت اپی فیز (سر استخوان) و دیافیز (تنه استخوان) که باعث رشد طولی استخوان های بلند می شود. این رشد از دوران جنینی آغاز و تا دوران بلوغ ادامه دارد.جنس صفحه رشد شبیه غضروف بوده و از استخوان نرمتر و ضعیف تر است. در واقع صفحه رشد ضعیف ترین قسمت یک استخوان است و چون جنس آن از بافتی شبیه غضروف است در یک عکس رادیوگرافی بصورت یک خط شفاف دیده می شود.
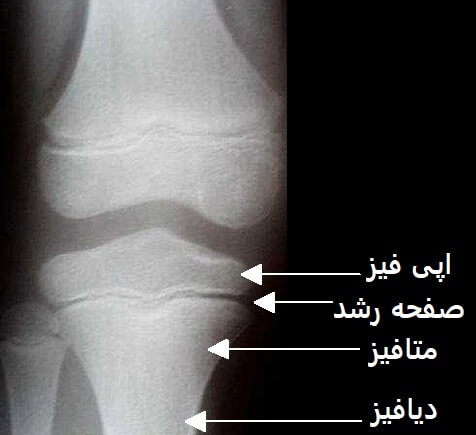
نمای رادیولوژیک صفحه رشد
در پایان دوره بلوغ، صفحه رشد تبدیل به استخوان شده و عملا فعالیتش تا آخر عمر متوقف می شود. به این فرآیند بسته شدن صفحه رشد میگویند. بسته شدن صفحه ی رشد به عوامل مختلفی بستگی دارد که شامل جنسیت، ژنتیک، آب و هوای محل زندگی و نژاد می شود.به طور معمول صفحه ی رشد در دخترها در حدود ۱۳ تا ۱۵ سالگی و در پسرها در حدود ۱۵ تا ۱۷ سالگی بسته می شود.معمولا در استخوان های بلند دو صفحه رشد یکی در بالا و دیگری در پایین وجود دارد. اما برخی از استخوان های کوچک مانند انگشت ها فقط در یک انتها دارای صفحه رشد هستند.
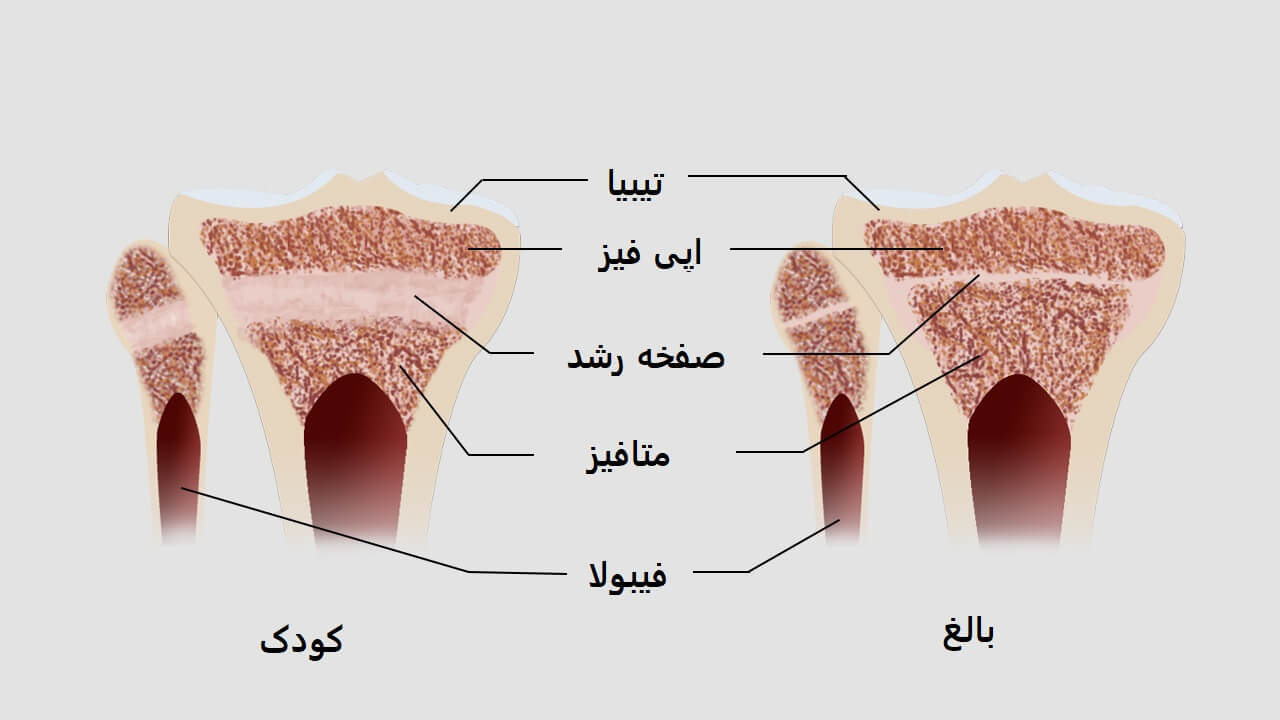
صفحه رشد در استخوان تیبیا
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
یکی از داروهای کمک کننده به جوش خوردن استخوان ها ، داروهای آنالوگ هورمون پاراتیروئید می باشد.تری پاراتید نوع آزمایشگاهی هورمون پاراتیروئید انسان است که به تنظیم متابولیسم کلسیم کمک می کند. برخلاف دیگر درمان های پوکی استخوان که از تخریب یا بازجذب استخوان جلوگیری می کند تری پاراتید تنها داروییست که باعث استخوانسازی می شود. سینوپار و فورتئو نام های تجاری داروی تریپاراتید موجود در بازار ایران هستند.

سینوپار

فورتئو
هورمون پاراتیروئید از غده پاراتیروئید ترشح شده و در تنظیمات متابولیسم کلسیم و منیزیم در استخوان، کلیه و دستگاه گوارش نقش دارد. تری پاراتاید مشابه هورمون پاراتیروئید انسانی است و با اتصال به گیرنده های خود در سطح استخوان ها و توبولهای کلیه باعث افزایش فعالیت سلولهای استخوان ساز ، افزایش مواد معدنی داخل استخوان و در نهایت افزایش قدرت استخوانها می گردد و در کلیه بازجذب کلسیم و منیزیم را افزایش می دهد.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
جوش خوردن استخوان : در شکستگی استخوان داشتن تغذیه مناسب و کامل برای جوش خوردگی لازم است. همچنین استفاده از برخی مکمل های غذایی و داروها در کنار تغذیه مناسب می تواند روند جوش خوردگی را تسریع کند.
مهمترین مواد معدنی استخوان کلسیم و فسفر هستند. این دو نقش عمده ای در ایجاد استحکام استخوان ایفا می کنند. جوش خوردن استخوان نیازمند مقادیر کافی از این دو ماده معدنی هستند. بدن یک فرد بالغ در حالت عادی به روزی ۱۰۰۰ تا ۱۲۰۰ میلی گرم کلسیم نیاز دارد. ولی در زمان شکستگی نیاز بدن شما به کلسیم بیشتر شده و به روزی ۱۵۰۰ میلی گرم می رسد. همچنین یک فرد بالغ روزانه به ۷۰۰ میلی گرم فسفر نیاز دارد.

مکمل کلسیم

مکمل روی
منیزیم یک ماده معدنی ضروری برای بسیاری از آنزیم هایی است که در متابولیسم استخوان نقش دارند. جهت متابولیسم وحمل کلسیم در بدن وجود آن لازم است. آقایان روزانه به میزان ۴۲۰ و خانم ها ۳۲۰ میلی گرم منیزیم نیاز دارند.

مکمل منیزیم
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
شکستگی پلاتو تیبیا به شکستگی قسمت فوقانی استخوان درشت نی (Tibia) در مفصل زانو می گویند. این شکستگی سطح غضروفی مفصل زانو را نیز درگیر می کند. به علت شکستگی سطح مفصلی در زانو، درمان این نوع شکستگی با شکستگی تنه تیبیا متفاوت می باشد.
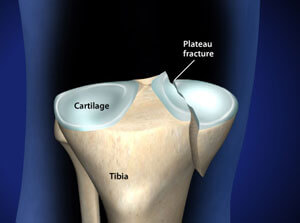
شکستگی پلاتو تیبیا
زمانی که شکستگی در سطح مفصلی رخ می دهد، حتی در صورتی که استخوان و غضروف به خوبی جوش خورده و ترمیم شوند، احتمال ابتلا به آرتروز زانو به علت آسیب به سلول های غضروف بیشتر می شود.
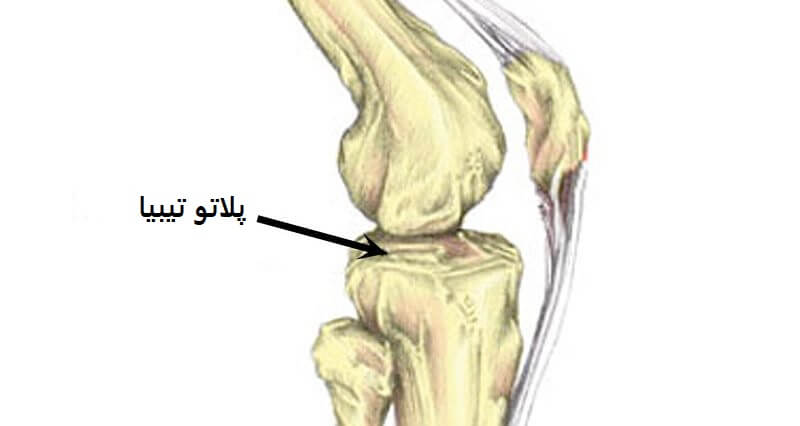
پلاتو تیبیا
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
شکستگی های پروگزیمال تیبیا به شکستگی های ساق پا دقیقا در ناحیه زیر زانو گفته می شود.پروگزیمال تیبیا قسمت فوقانی استخوان است که در تشکیل مفصل زانو نقش دارد.

شکستگی پروگزیمال تیبیا
علاوه بر شکستگی استخوان، بافت نرم (پوست، عضلات، اعصاب، رگ های خونی و رباط ها) ممکن است در زمان شکستگی آسیب ببیند. هم استخوان شکسته و هم آسیب بافت نرم باید با هم درمان شوند.در بسیاری از موارد، جراحی برای بازگرداندن قدرت، حرکت و ثبات در پا لازم است و خطر ابتلا به آرتروز را کاهش می دهد.
استخوان می تواند به شکل عرضی یا به صورت قطعات خرد شده شکسته شود.گاهی اوقات این شکستگی ها به مفصل زانو گسترش می یابد و سطح استخوان را به چند قسمت یا چندین قسمت جدا می کند.این نوع شکستگی ها، شكستگی درون مفصلی یا شکستگی پلاتوی تیبیا نامیده می شوند.
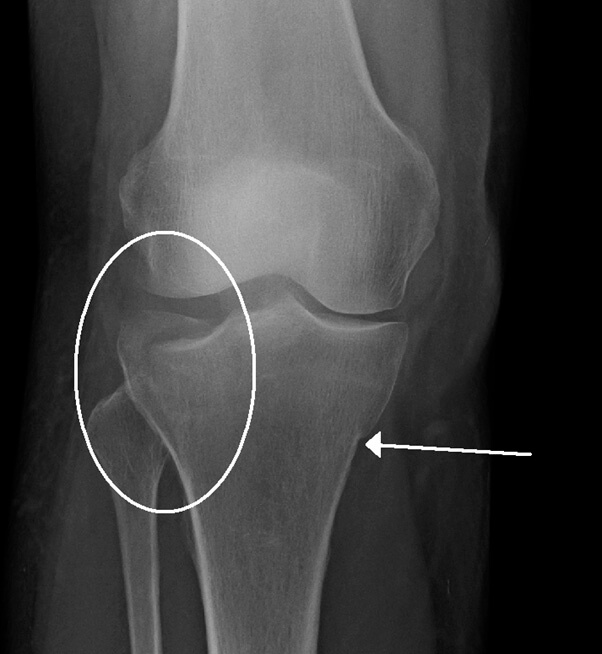
شکستگی پلاتوی تیبیا
شکستگی پلاتو %۱ شکستگی ها را شامل می شود ، که شایع ترین سن بروز آن ۴۰ – ۳۰ سال در مردان و ۷۰ – ۶۰ سال در ن می باشد،و بطور متوسط حدود نیمی از شکستگی ها در سن بالا ۵۰ سال اتفاق می افتد.این آسیب به سطح استخوان ممکن است منجر به انحراف اندام شود و در طول زمان ممکن است به آرتریت، بی ثباتی و از دست دادن حرکت منجر شود.
شکستگی های باز اغلب باعث آسیب بیشتر به عضلات، تاندون ها و رباط های اطراف می شوند و خطر بیشتری برای مشکلاتی مانند عفونت دارند و طول می کشد تا درمان شوند.
شکستگی پروگزیمال تیبیا اغلب، نتیجه تروما (آسیب) است.در جوانان این شکستگی ها اغلب به علت آسیب های با انرژی زیاد مانند سقوط از ارتفاع قابل توجه، آسیب های مربوط به ورزش و وسایل نقلیه موتوری اتفاق می افتد.افراد مسن با استخوان های با کیفیت پایین تر برای ایجاد این شکستگی ها اغلب نیاز به آسیب باانرژی کمتری دارند.(مانند سقوط از موقعیت ایستاده).
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
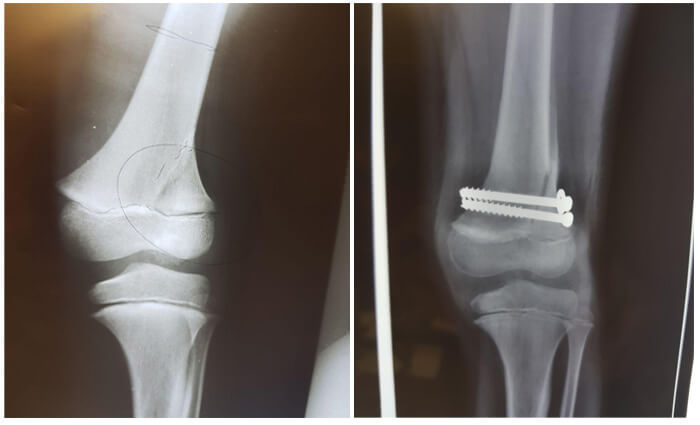
شکستگی های قسمت تحتانی استخوان ران ( دیستال فمور) یکی از شکستگی های شایع اطراف زانو می باشد. شکستگی دیستال فمور در افراد جوان در اثر ترومای شدید ( معمولاً تصادفات وسیله نقلیه) و در افراد پیر در زمینه پوکی استخوان حادث می شود.
حدود ۱۰- ۵ درصد از شکستگی های دیستال فمور همراه با زخم می باشد و به نوعی شکستگی باز (open fracture) می باشند و معمولاً زخم در قسمت قدامی و درست بالای کشکک دیده می شود.
شکستگی دیستال فمور گاهی اوقات در فردی که تحت تعویض مفصل زانو قرار گرفته است، در اثر زمین افتادن بوجود می آید.
در فردی که دچار شکستگی دیستال فمور گردیده علائم زیر معمولاً وجود دارد:
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
ژنو رکورواتوم یا عقب زدگی زانو یک تغییر شکل در مفص زانو است، به نحوی که زانو به سمت عقب تمایل می یابد. به عبارتی زانو بیشتر از حد دامنه حرکت طبیعی خود باز می شود.ژنو رکورواتوم در خانم ها و افرادی که لاکسیته (شلی) فامیلیال لیگامان دارند بیشتر دیده می شود.
دامنه حرکت طبیعی مفصل زانو در یک فرد بالغ ۰ تا ۱۳۵ درجه می باشد و حداکثر اکستنشن (باز شدن) زانو تا ۱۰ درجه می باشد. در ژنو رکورواتوم مقدار اکستنشن زانو از این حد فراتر می رود. ژنو رکورواتوم می تواند منجر به درد زانو و همچنین آرتروز زانو شود.

بیمار مبتلا به ژنورکورواتوم
عوامل زیر ممکن است در ایجاد بیماری نقش داشته باشند:
علائم ژنورکورواتوم:
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
به داخل گذاشتن پنجه پاها به این معنا است که کودک وقتی راه می رود یا می دود پاها (پنجه پا) به جای اینکه به سمت جلو قرار بگیرند جهتشان به سمت داخل است. والدین وقتی کودک شروع به راه رفتن می کند متوجه چرخش پای او به داخل می شوند.
در اکثر کودکان زیر ۸ سال، چرخش به داخل پا خودبخود بهبود می یابد و نیاز به درمان یا جراحی خاصی ندارد.
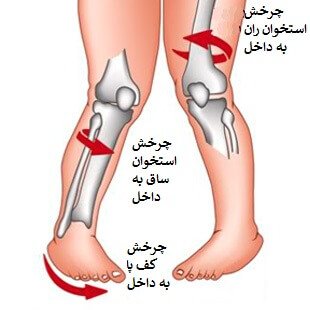
عوامل چرخش به داخل پا در کودکان
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
تا چه اندازه با مشکلات و بیماری های زانو اگاهی دارید؟یکی از مشکلات رایج زانو ، مشکلات ارتوپدی در کودکان است با ما در ادامه همراه باشید تا به این مشکلات و راه حل های آن بپردازیم.
ساختار سیستم اسکلتی کودکان از موقع تولد تا بلوغ دائماً در حال تغییر است، از طرف دیگر به علت توانایی بسیار بالای بدن کودکان در بهبود و ترمیم ضایعات، درمان بسیاری از آسیبهای اسکلتی در سنین پایین راحتتر و موفقیت آمیزتر از بزرگسالان است.
تشخیص زودهنگام این بیماریها نقش مؤثری در درمان، طول دوره درمان، کاهش عوارض بیماری و وسعت جراحی دارد.
و در صورت تأخیر در درمان نه تنها ممکن است نتیجه درمانی مناسبی حاصل نشود بلکه رشد استخوان و عضلات نیز تحت تأثیر قرار گرفته که می تواند تا پایان عمر زندگی فرد را دچار مشکل کند.
درمان بیماریها و مشکلات ارتوپدی در کودکان نسبت به بزرگسالان بسیار متفاوت است و در اغلب موارد روشهای درمانی متفاوتی دارد.
مشکلات ارتوپدی در کودکان و نوزادان و اطفال شامل دو دستهاند: یا مادرزادی هستند و یا پس از تولد در کودک بروز پیدا میکنند.

متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
یکی از بیماری های زانو ، بیماری بلانت Blount’s disease به علت اختلال در صفحه رشد بالایی استخوان تیبیا یا درشت نی ایجاد می شود.به این صورت که وجه جانبی (بیرونی) تیبیا به رشد خود ادامه میدهد ولی وجه داخلی آن، رشد نمیکند.این استخوان غیریکنواخت موجب میشود تیبیا، بهجای رشد مستقیم، به سمت خارج انحنا پیدا کرده و زانوی بچه به شکل پرانتزی درآید.این مشکل نه تنها موجب انحراف زانوها می شود بلکه آرتروز زودرس را هم برای بچه به دنبال دارد.

blount disease
بیماری بلانت در ۶۰ درصد موارد دوطرفه است و هر دو ساق را درگیر می کند. سن ابتلا معمولا در بچه های کوچکتر از ۳ سال است.

child knee blounts symptoms
علت دقیق بیماری بلانت Blount’s disease هنوز نامعلوم است. هرچند، اعتقاد بر این است که ترکیبی از چندین عامل از جمله ژنتیک، محیط و عوامل مکانیکی، دخیل میباشند. بیماری بلانت معمولا پیشرونده است و در بچه های چاق، کوتاه قد و بچه هایی که زود راه میفتند بیشتر دیده می شود.
متخصص ارتوپدی – فوق تخصص جراحی زانو در رشت
استئوفیت زانو (خارهای استخوانی یا قطعات استئوکندرال) زائده استخوانی کوچک در لبه سطوح مفصلی هستند که براثر اصطکاک بیش از حد بین سطوح مفصلی ایجاد می شوند.
چگونگی بوجود آمدن و مکانیزم ایجاد استئوفیت ها به طور کامل شناخته نشده است اما در بیشتر موارد بر اثر از فرسایش مفصلی بهوجود میآیند. در برخی موارد در اثر ترومای شدید زانو ایجاد می شوند.
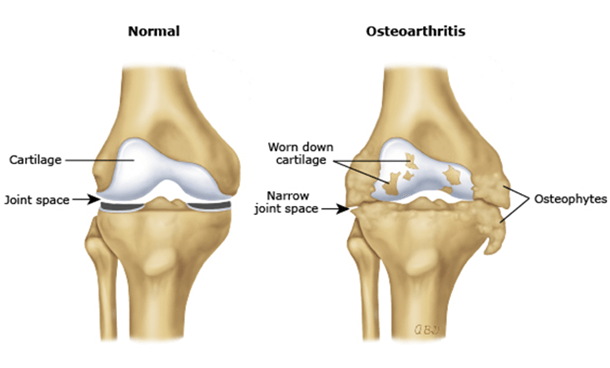

این عارضه بیشتر در افراد بالای ۶۰ سال و در مفاصل زانو، لگن و شانه دیده میشود ، در برخی موارد نیز در محل اتصال تاندون ها و غضروف ها به استخوان نیز تشکیل می شود.
اگر چه این استخوان زائد دردناک نیست اما گاهی اوقات استئوفیت ها شکسته شده در داخل مفصل باعث محدودیت حرکتی و احساس locking می گردند.
این استئوفیت های آزاد باعث تخریب لایه غضروفی می گردند.
مهمترین عوامل بوجود آمدن و تشکیل استئوفیت زانو عبارتند از:
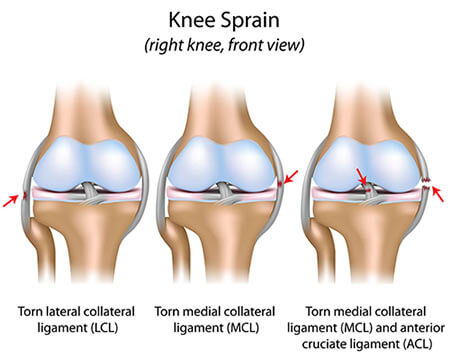
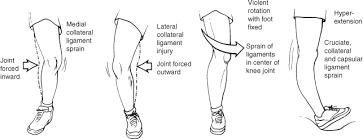
پیچ خوردگی زانو (knee sprain)
پیچ خوردگی مفصل زانو ممکن است سبب کشیدگی یا پارگی رباط هایی که زانو را احاطه کرده اند شود.
پیچ خوردگی زانو ممکن است خیلی خفیف یا شدید باشد که می تواند مشکلات زیادی را برای فرد ایجاد نماید، بنابراین در صورتی که احتمال پیج خوردگی داده شود، معاینات دقیق تری جهت نوع و شدت آسیب نیاز است.

ساختارهایی که بیشتر در پیچ خوردگی زانو دچار آسیب میشوند عبارتند از:
فواید فیزیوتراپی قبل از جراحی بازسازی رباط صلیبی
آسیب رباط صلیبی قدامی (ACL) معمولا زمانی رخ می دهند که شخص در حال دویدن یا پریدن ناگهان سرعت خود را کاهش داده و تغییر مسیر می دهد یا به نحوی می چرخد که باعث چرخش یا خم شدن زانو به یک طرف می شود.
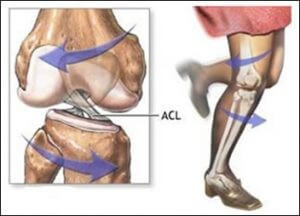
مکانیسم آسیب رباط صلیبی قدامی یا ACL
افراد با پارگی حاد ACL معمولا با درد شدید ، تورم، محدودیت حرکتی و عدم توانایی وزن گذاری روی اندام مراجعه می کنند.
درمان پارگی رباط صلیبی قدامی در مواردی که سن بیمار بالای ۶۰ سال باشد به صورت غیر جراحی بوده و همچنین در موارد پارگی ناکامل ACL ممکن است که با استراحت و بازتوانی بهبود یابد.
اما در موارد زیر بیمار نیاز به جراحی دارد:
شکستگی پاتولوژیک اطراف زانو; مواردی که یک علت زمینهای باعث ضعف ساختاراستخوانی و در نتیجه آن شکستگی استخوان می شود را شکستگی پاتولوژیک یا شکستگی مرضی(Pathologic fracture) مینامند.
شکستگی های پاتولوژیک معمولا به دنبال ضربات خفیف یا حتی بدون آن و صرفا بر اثر نیروهایی که در زندگی روزمره وارد می شود، با توجه به میزان ضعف ساختار استخوانی اتفاق می افتند.
بیماری های بسیاری وجود دارند که می توانند استخوان را در حدی ضعیف کنند که دچار شکستگی پاتولوژیک شود. این بیماری های زمینه ای ممكن است موضعی یا ژنرالیزه باشد و عبارتند از:
کندروپلاستی توسط آرتروسکوپ; مفصل زانو توسط غضروف مفصلی پوشیده شده است ، که یک بافت صاف است و به مفصل اجازه می دهد بدون اصطکاک حرکت کند. ضربه به زانو و بیماری های تخریب کننده مفصلی (مانند استئوکندریت جدا شونده، دررفتگی مکرر پاتلا، ناپایداری های زانو آرتریت پاتلوفمورال، کندرومالاسی پاتلا و …) می توانند به غضروف آسیب رسانده و باعث نامسطح شدن آن شود.
کندروپلاستی یا دبریدمان از طریق آرتروسكوپی (Arthroscopic Debridement)، جراحی ترمیمی و نوعی درمان موقتی با حداقل تهاجم است.
هدف از کندروپلاستی زانو، صاف و صیقلی کردن سطح مفصلی استخوان های داخل مفصل زانو است به طوری که در طول حرکت اصطکاک کمتری در مفصل وجود داشته باشد. دبریدمان توسط آرتروسکوپ غضروف مفصلی آسیب دیده در زانو باعث می شود بافت سالم جدید قادر به رشد باشد و اجازه دهد زانو دوباره به نرمی و بدون درد حرکت کند.
در این روش به کمک آرتروسکوپ لبه های نامنظم غضروف در ناحیه آسیب دیده تراشیده شده و هرگونه قطعات شل و فلاپ های آزاد غضروفی جدا شده و عوامل التهابی درون مفصل زانو برداشته می شوند. در برخی موارد سطح استخوان شده از غضروف دریل شده تا به رگ های خونی زیر آن رسیده و زمینه برای رشد غضروف فیبروز جهت پوشیدن سطح استخوان بدون غضروف آماده شود.
برای ادامه مطالعه کندروپلاستی توسط آرتروسکوپ کلیک کنید.
زانوبند برای آرتروز زانو : مقاله ای مهم در خصوص زانوبند برای آرتروز زانو که مطالعه آن بسیار برای شما توصیه میشود : زانوبندها می توانند با انتقال نیرو از بخش بیشتر آسیب دیده مفصل زانو به بخش کمتر آسیب دیده از درد زانوی بیمار کم کنند. همچنین به کمک زانوبند، توانایی بیمار در انجام فعالیت های روزانه بهبود می یابد.
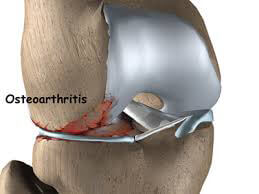
در استئوآرتریت زانو (آرتروز زانو) غضروف های مفصلی زانو به تدریج فرسوده می شوند. در این حالت استخوانهای مفصل در تماس مستقیم با هم قرار می گیرند و در نبود لغزندگی و ضربه گیری مناسب توسط غضروف ها، سایش استخوانها روی هم موجب درد، تورم و کاهش توانایی حرکت می شود.در موارد زیادی از بیماران آرتروز زانو، یک طرف مفصل بیشتر از سمت دیگر آسیب می بیند. این آسیب یک طرفه باعث انحراف راستای زانو و ایجاد پای پرانتزی می شود.
برای ادامه مطالعه زانو بند برای آرتروز زانو کلیک کنید.
شایعترین آسیب عضله چهارسر ران له شدگی و کوفتگی است (عمدتاً در عضله رکتوس فموریس ایجاد می شود که در جلوی ران قرار دارد)

کشیدگی و التهاب تاندون
جداشدگی و پارگی تاندون
تزریق موضعی کورتیکواستروئید (داخل و اطراف زانو)
تزریق کورتیکواستروئید (کورتون یا کورتیزون شات) در نقطه ای خاص از بدن ( مانند مفصل زانو، مچ پا، آرنج، لگن، شانه، ستون فقرات و مچ دست ) باعث کاهش التهاب و تسکین درد در آن موضع خاص می شود. کورتیزون شات ها معمولا حاوی یک داروی کورتیکواستروئیدی طولانی اثر و یک بی حس کننده موضعی هستند. انواع کورتیکواستروئیدهای قابل استفاده عبارتند از:
از مهمترین مزایای این روش این است که تزریق مستقیم می تواند سریعا موجب کاهش درد و التهاب شود. اثربخشی دارو شامل بهبودی کوتاه مدت یک هفته ای و همچنین واکنش طولانی تر ۱۲ هفته ای است. به این معنی که حداقل یک هفته و حداکثر تا ۱۲ هفته باعث کاهش درد می شود.

اندیکاسیونهای تزریق کورتیکواستروئید داخل یا اطراف زانو
عوارض تزریق کورتیکواستروئید در مفصل زانو
تزریق کورتون با وجود اثرات درمانی مثبت، ممکن است عوارض نادری را به همراه داشته باشد که مهمترین آنها عبارتند از:
آرتروسکوپی و تشخیص آسیب های مفصلی و بیماری با یک شرح حال پزشکی کامل، معاینه فیزیکی و معمولا گرافی با اشعه ایکس شروع می شود. تست های اضافی مانند تصویربرداری رزونانس مغناطیسی (MRI) یا توموگرافی کامپیوتری (CT scan) نیز ممکن است مورد نیاز باشد.
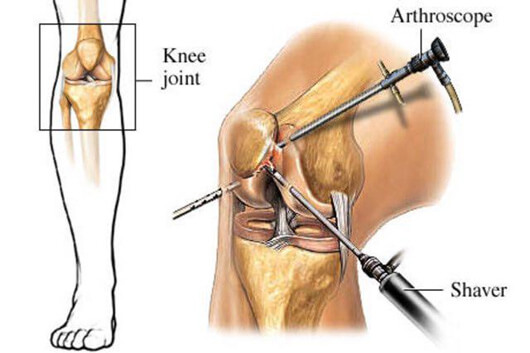
این جراحی یک عمل حداقل تهاجمی در مفصل است که در آن معاینه و همچنین درمان آسیب، با استفاده از آرتروسکوپ انجام می شود. دو برش کوچک در پوست بیمار ایجاد می شود و از نرمال سالین (مایع طبیعی بدن انسان) برای ایجاد فضای جراحی استفاده می شود. ابزار جراحی کوچکتر از ابزارهای سنتی است. سپس ابزارهایی به اندازه مداد، که حاوی یک لنز کوچک و سیستم نورپردازی است، به منظور بزرگ کردن و روشن ساختن درون مفصل، وارد مفصل می شود. دوربینی که به آرتروسکوپ متصل است، تصویری از مفصل روی یک صفحه نمایش تلویزیونی را نشان می دهد، به جراح امکان مشاهده غضروف، رباط ها و زیر کشکک را می دهد. جراح می تواند مقدار یا نوع آسیب را تعیین کند و سپس اگر نیاز باشد، مشکل را اصلاح نماید و بافت های مفصلی پاره شده مانند رباط ها را تشخیص و بازسازی کند.
برای ادامه مطالعه مطلب آرتروسکوپی چیست؟ کلیک کنید.
تعویض مفصل زانو که به آن آرتروپلاستی زانو هم میگویند نوعی جراحی است که با استفاده از آن سطح مفصلی استخوان های فمور و تیبیا در زانو را با یک مفصل مصنوعی جایگزین می کنند.
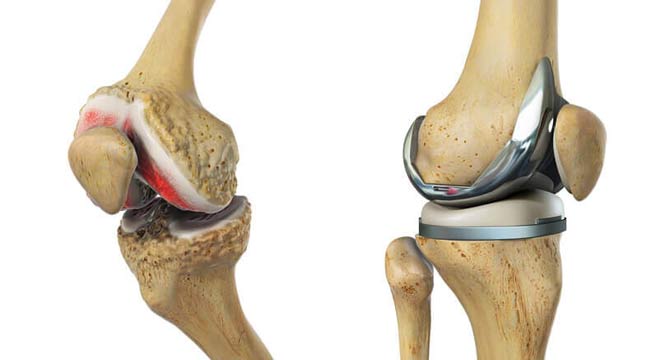
هیچ جراحی بدون ریسک نیست. در درصد کمی از بیماران (۱-۳ درصد) امکان ایجاد عفونت پس از جراحی تعویض مفصل زانو وجود دارد.
عفونت ممکن است روی زخم محل جراحی و یا در عمق زانو اطراف مفصل مصنوعی ایجاد شود. گاهی عفونت بلافاصله بعد از جراحی رخ می دهد و گاهی بعد از مرخص شدن و رفتن به خانه ایجاد می شود. حتی در برخی موارد ممکن است عفونت سال ها پس از جراحی رخ دهد.
بهر حال نیاز است که ما اقدامات لازم برای جلوگیری از عفونت در جراحی تعویض مفصل زانو را بدانیم.
برای ادامه مطالعه مطلب جلوگیری از عفونت در جراحی تعویض مفصل زانو کلیک کنید.
همانطور که در بخش اول گفته شد منیسک های زانو بافت هایی از جنس ساختمان غضروف رشته ای (فیبروکارتیلاژ) هستند که به بافت غضروف شبیه ، اما به مراتب محکم تر از آن و با خاصیت ارتجاعی زیاد مثل لاستیک هستند.آنها مانند بالشتکی در بین دو استخوان اصلی تشکیل دهنده مفصل زانو، یعنی بین استخوان ران (فمور) و ساق (تیبیا) قرار گرفته اند.منیسک های زانو در مقطع، مثلثی شکل بوده و در حاشیهها ضخیمتر هستند.بخش محیطی منیسکها حاوی عروق خونی بوده که از طریق کپسول مفصلی و سینوویوم صورت میگیرد. این نواحی به هنگام آسیب قدرت ترمیم دارند.
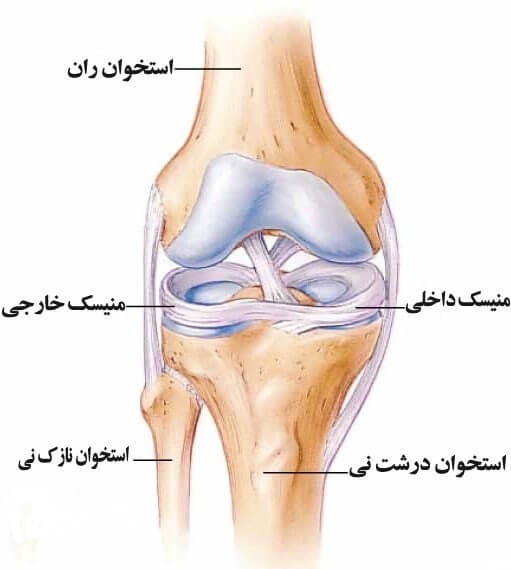
در موقع دویدن هر بار که کف پای ما به زمین می رسد، استخوان تیبیا (ساق) و فمور (ران) در محل مفصل زانو به شدت به یکدیگر کوبیده می شوند و مینیسک با قرار گرفتن بین این دو استخوان شدت این ضربه را کاهش می دهد.یک توپ را تصور کنید که روی یک سطح صاف قرار گرفته است، این توپ انتهای استخوان فمور است و آن سطح صاف سر استخوان تیبیا. منیسکها در واقع به دور انتهای گرد استخوان فمور میپیچند، و فضای میان آن و کف استخوان تیبیارا پُر میکنند.
برای ادامه مطالعه مطلب عملکرد منیسک های زانو کلیک کنید.
كشیدگی و پارگی عضلات پشت ساق (calf strain)
پشت ساق دو عضله با نام های گاستروکنمیوس (Gastrocnemius muscle) و سولئوس (Soleus muscle) قرار گرفته اند. عضله سولئوس کوچکتر است و زیر گاستروکنمیوس قرار دارد.
این دو عضله در پایین توسط تاندون مشترک آشیل به استخوان پاشنه متصل شده اند و با انقباض خود موجب پایین آمدن کف پا می شوند. عضله گاستروکنمیوس در بالاتر از زانو به کندیل های استخوان ران می چسبد و انقباض آن موجب خم شدن زانو می شود.
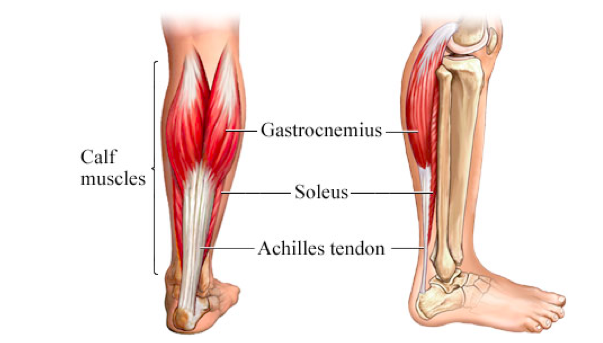
این عضلات ممکن است بر اثر عوامل زیر دچار کشیدگی یا پارگی شوند:
توان بخشی بیماران با دررفتگی زانو
توان بخشی بیماران با دررفتگی زانو با توجه به میزان آسیب دیدگی لیگامان ها و نحوه درمان مورد استفاده ، متفاوت است. در این موارد ممکن است برای بازگشت به ورزش یا فعالیتهای پرفشار سابق به برنامه توان بخشی طولانی مدت نیاز باشد.
در اغلب موارد دررفتگی مفصل زانو به منظور ترمیم لیگامان ها، پارگی منیسک ها و آسیب غضروفی جراحی آرتروسکوپی لازم است. پس از جراحی و جااندازی مفصل مدتی بی حرکت شده و پس از آن فیزیوتراپی جهت افزایش دامنه حرکتی مفصل انجام می شود. در برخی موارد نیز پس از چند هفته تا چند ماه فیزیوتراپی ممکن است بیمار نیاز به عمل جراحی جهت ترمیم لیگامان های آسیب دیده داشته باشد.
سندرم کمپارتمان مزمن ساق پا
هر گروه از ماهیچههای دست و پا، همراه با رگهای خونی و عصبهای مجاور خود، در فضایی قرار میگیرند که توسط بافتی به نام فاسیا (لایه پوششی فیبری) احاطه میشوند که کمپارتمان نامیده میشوند.

چند دقیقه بعد از فعالیت عضلات افزایش حجم موقتی پیدا می کنند، این افزایش حجم (در حدود بیست درصد) معمولا بر اثر پرخونی که در عضله ایجاد می شود و در پایان فعالیت بدنی به تدریج از بین می رود. با افزایش حجم عضلات، فشار درون کمپارتمان افزایش می یابد. در مواردی ممکن است افزایش فشار در بافت نرم منجر به افزایش فشار مایع میان بافتی شده، گردش خون پا را دچار اختلال کند و باعث درد، تورم و گاهی اوقات ناتوانی عضلات شود، این حالت سندرم کمپارتمان مزمن یا فشاری (Chronic exertional compartment syndrome (CECS نامیده می شود.
علائم سندرم کمپارتمان مزمن بیشتر بهطور تدریجی در طی انجام تمرین ورزشی ( معمولا بعد از ۱۵ دقیقه از شروع فعالیت) بروز میکنند و پس از توقف فعالیت برطرف میشوند. این علائم عبارتاند از:
علل خالی شدن زانو (Giving way knee)
علل خالی شدن زانو; خالی شدن زانو معمولا به دنبال آسیب های لیگامانی ایجاد می شود. استخوان های زانو (استخوان فمور و تیبیا) به کمک ساختارهای فیبرمانندی به نام لیگامان یا رباط به هم متصل می شوند.
در مفصل زانو چهار لیگامان اصلی وجود دارد: ACL (رباط صلیبی قدامی)، PCL (رباط صلیبی خلفی)، MCL (رباط جانبی داخلی)، LCL (رباط جانبی خارجی)
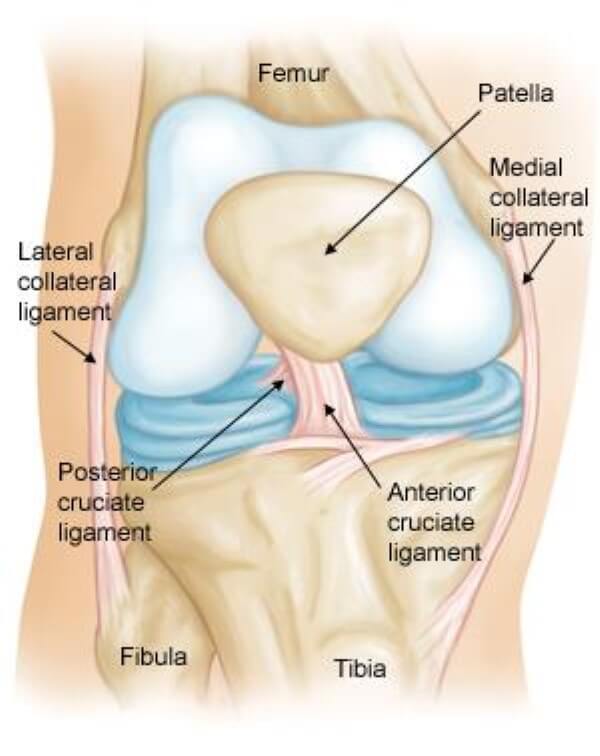
حس ناپایداری زانو یا همان خالی شدن زانو معمولا به علت آسیب دیدن حداقل یکی از این لیگامان ها بوده که منجر به این می شود که استخوان های زانو به درستی و محکم در کنار هم قرار نگیرند.
ناپایداری زانو معمولا در هنگام چرخش زانو یا حرکت به طرفین حس می شود. که ممکن است در فعالیت های ورزشی یا حتی در فعالیت های ساده ای مانند سوار یا پیاده شدن از اتومبیل رخ دهد.
ترمیم ریشه منیسک (meniscus root repair )
ترمیم ریشه منیسک (meniscus root repair ) : ریشه قسمتی از شاخ خلفی منیسک می باشد که آن را به بخش میانی زانو، نزدیک محل اتصال رباط صلیبی خلفی به استخوان تیبیا (درشت نی)، متصل می کند. ریشه منیسک زانو باعث ثبات فیبرهای حلقوی محیطی منیسک می شود، منیسک را در جای خود نگه می دارد و از بیرون زدگی منیسک جلوگیری می کند.در صورت کنده شدن ریشه منیسک، اتصال منیسک به تیبیا سست شده و در عملکرد آن اختلال ایجاد می شود.همچنین ترمیم نشدن کندگی ریشه منیسک، می تواند منجر به اختلال در عملکرد مفصل زانو و همچنین آرتروز زانو شود.
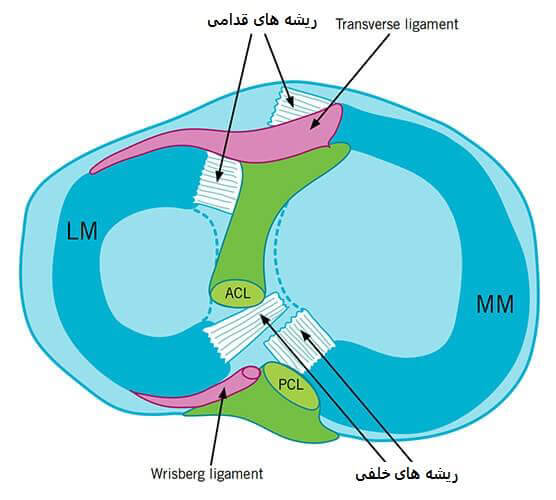
ریشه های منیسک

نمای MRI T2 از کندگی ریشه منیسک
با توجه به فاکتور های زیر یکی از شیوه های درمانی انتخاب می شود:
جراحی مجدد تعویض مفصل زانو
جراحی مجدد تعویض مفصل زانو; علیرغم اینکه پروتزهای مورد استفاده در جراحی تعویض مفصل زانو به گونه ای طراحی شده اند که ماندگاری طولانی مدت داشته باشند، اما در برخی موارد ممکن است مفصل زانوی تعویض شده دچار مشکلاتی شده و عملکرد پروتز موجود با اختلال مواجه شود و در نهایت جراحی تعویض مجدد مفصل زانو ضرورت یابد. هدف از این جراحی جبران توانایی حرکتی مفصل درگیر و درمان عوارض بوجود آمده می باشد.
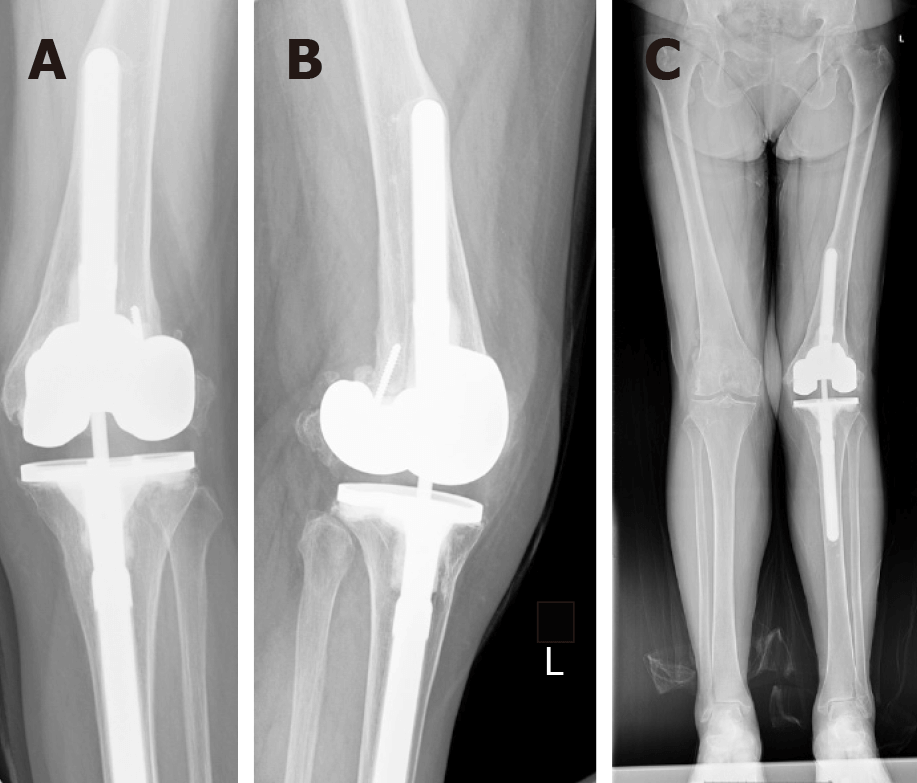
عمر پروتز مصنوعی تا حدود بسیار زیادی به نحوه نگهداری آن توسط بیمار بستگی دارد. هرکاری که ممکن است باعث تخریب زانو شود (دو زانو و چهار زانو نشستن ، زمین خوردن ها و تروماهایی که مستقیم به زانو وارد می شود) می تواند باعث تخریب پروتز زانو نیز شود. این عارضه در افرادی که وزن بالا دارند محتمل تر است.
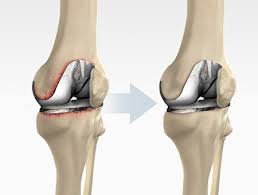
جراحی مجدد تعویض مفصل زانو یا رویژن پروتز به مراتب نسبت به جراحی اولیه پیچیده تر است ، مدت زمان بیشتری لازم دارد و با عوارض احتمالی بیشتری همراه است و عمر مفصل مصنوعی در عمل دوم معمولا کمتر از عمل اولیه است. با توجه به شدت آسیب دیدگی ممکن است فقط بخش آسیب پروتز و یا کل آن جایگزین شود.
عواملی که باعث پیچیده تر شدن و سخت تر شدن این جراحی نسبت به جراحی اولیه می شوند شامل موارد زیر می باشند:
مراقبت های پس از جراحی آرتروسکوپی زانو
جراحی آرتروسکوپی زانو یک عمل حداقل تهاجمی در مفصل است که هم برای تشخیص و هم برای درمان استفاده می شود.
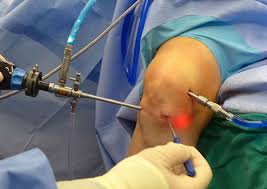
این جراحی حدود نیم تا یک ساعت طول میکشد و بیمار معمولاً همان روز عمل ترخیص میشود. دوره نقاهت جراحی آرتروسکوپی زانو بسیار کمتر و راحتتر از دیگر جراحی های متداول است با این حال باید مراقبت هایی را بعد از جراحی رعایت كرد. مراقبت در خانه شامل موارد زیر می باشد:


شل شدن (Loosening) مفصل مصنوعی زانو
علیرغم تمام تمهیدات به کار رفته در جهت اتصال محكم بین مفصل مصنوعی و استخوان، باز هم بعد از مدتی ممكن است این اتصال ( چه در نوعی سیمانی و چه در نوع بدون سیمان) شل شده و مفصل مصنوعی به تدریج لق شود.
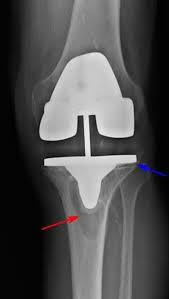
شل شدن یا Loosening یکی از اصلی ترین مشکلات تعویض مفصل زانو در دراز مدت محسوب می شود و شایعترین عاملی است كه موجب می شود بیمار مجددا تحت عمل جراحی تعویض مفصل (جراحی رویژن مفصل زانو) قرار گیرد.
مفصل مصنوعی ممكن است پس از گذشت چند سال از عمل جراحی شل شود و یا ممكن است حتی تا سی سال هم محكم در جای خود باقی بماند. اینكه چند سال بعد از جراحی این عارضه بروز کند به عوامل متعددی مانند نوع مفصل مصنوعی، تكنیك عمل جراحی، استحكام استخوان بیمار، فشاری كه بیمار به مفصل مصنوعی وارد می كند و عوامل دیگر بستگی دارد.
به غیر از آسیبدیدگیهای جزئی و کشیدگی رباطها، برخی علل زمینهای نیز می توانند باعث درد پشت زانو شوند که نیاز به بررسی پزشکی و اقدمات درمانی دارد. تشخیص و درمان به موقع و مناسب میتواند از آسیب بیشتر زانو جلوگیری کند.
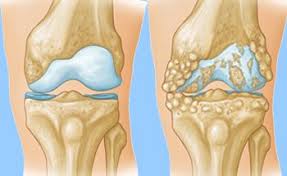
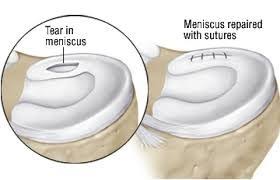
جراحی های ترمیمی زانو
اعمال جراحی های ترمیمی زانو با هدف جلوگیری از آسیب بیشتر به مفصل زانو و یا جلوگیری از عوارض جدی آن انجام می شوند. جراحی های ترمیمی اطراف زانو می توانند شامل طیف وسیعی از عمل های جراحی شامل موارد زیر باشند:
به عنوان مثال برخی از پارگی های منیسک را می توان با بخیه زدن قطعات پاره شده با هم ترمیم کرد. میزان موفقیت ترمیم پارگی بستگی به نوع پارگی و همچنین وضعیت کلی منیسک آسیب دیده دارد.
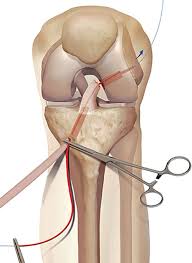
در این جراحی از بافت های دیگر برای بازسازی نقش رباط و یا نسج پاره شده استفاده می شود، مثلا بازسازی رباط صلیبی قدامی (ACL) یا بازسازی رباط صلیبی خلفی (PCL)
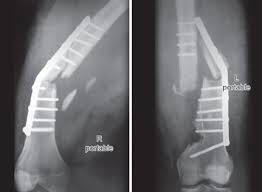
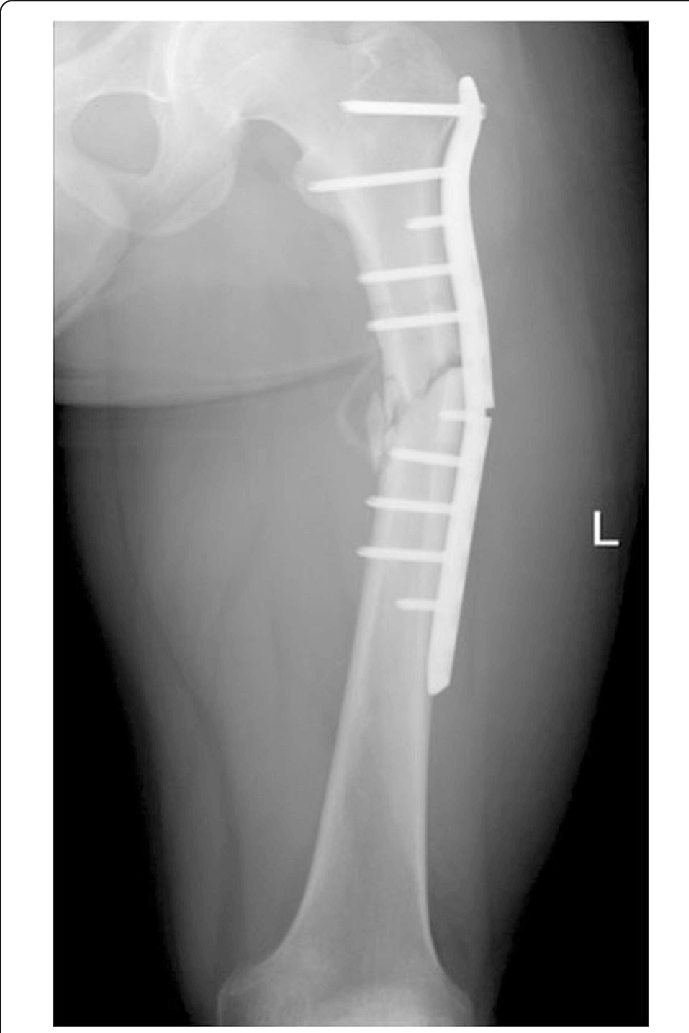
شکستگی ایمپلنتهای (Implants) ارتوپدی
تثبیت شکستگی های اندام تحتانی توسط پیچ و پلاک از روش های استاندارد و موفق درمان است. نقش پلاك و پیچها، ثابت نگهداشتن قسمت های شکسته و ایجاد مقداری تنش فشاری در ناحیه شکستگی به منظور شتاب دادن به روند جوش خوردن است.

تثبیت شکستگی توسط پیچ و پلاک
شکستگی پلاک (plate breakage) یکی از عوارض این روش درمان می باشد که موجب طولانی شدن روند درمان می شود.
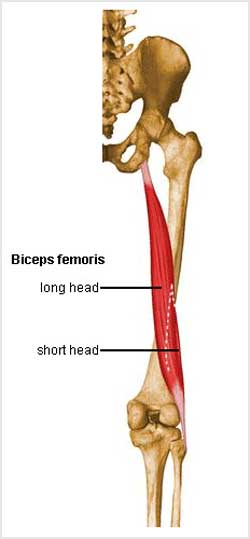
کندگی تاندون عضله دو سر ران (Biceps Femoris Tendon Avulsion)
عضله دو سر ران بایسپس فموریس (Biceps Femoris) یکی از سه عضلات همسترینگ است که در پشت ران قرار دارد و شامل یک سر بلند (Long Head) و یک سر کوتاه (Short Head) است. سر بلند عضله از توبروزیته ایسکیوم در ناحیه لگن منشا گرفته و سر کوتاه آن از سطح پشتی استخوان ران شروع می شود. هر دو سر عضله در سطح پشتی و خارجی ران به سمت پایین آمده و توسط یک تاندون به سر استخوان نازک نی یا فیبولا و کندیل خارجی استخوان تیبیا متصل می شود.
این عضله فلکسور یا خم کننده زانو و اکستانسور یا باز کننده مفصل ران است.
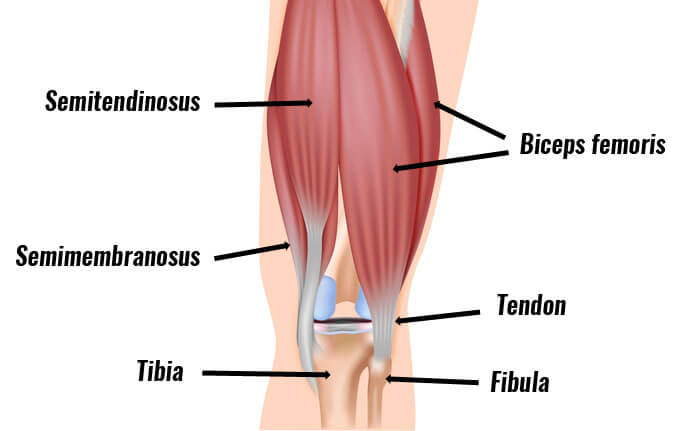
تاندون عضله دو سرران فلکسور قوی پا و تثبیت کننده مهم در حرکات زانو است. این تاندون در مقایسه با سایر تاندونهای همسترینگ ، بیشتر مستعد آسیب می باشد. خستگی یا گرم کردن نامناسب قبل از تمرینات ورزشی باعث کاهش قابلیت جذب شوک و انرژی توسط عضله می شود که منجر به انقباض نامناسب عضله و در نتیجه آسیب آن می شود.
برای ادامه مطالعه مطلب کندگی تاندون عضله دو سر ران کلیک کنید.
دردهای پس از تعویض مفصل زانو
دردهای پس از تعویض مفصل زانو (آرتروپلاستی) می توانند علل های مختلفی داشته باشند و باعث محدودیت حرکتی زانو و نیتی بیمار از جراحی تعویض مفصل باشند.
مدت زمان و علائم بستگی به علت اصلی درد دارد و ممکن است عوامل زمینه ای زیر دخیل باشند که لازم است توسط پزشک مورد بررسی قرار گیرند:

معاینه بالینی توسط پزشک و بررسی دقیق از تاریخچه بیماران مبتلا به درد مداوم به دنبال تعویض زانو:
روش جراحی تعویض کامل مفصل زانو (Total Knee Arthroplasty)
در عمل جراحی تعویض کامل مفصل زانو یا آرتروپلاستی زانو ( Total Knee Arthroplasty ) سطح مفصلی استخوان های ران و ساق در مفصل زانو برداشته شده و به جای آن ایمپلنت قرار داده میشود.

ایمپلنت مفصل زانو
هدف این جراحی از بین بردن درد زانو ، بازیابی دامنه حرکتی مطلوب در مفصل زانو و اصلاح تغییر شکل های ایجاد شده در زانو می باشد.
به طور کلی جراحی تعویض کامل مفصل زانو نتایج موفق آمیزی به همراه دارد و امروزه بهبود ایمپلنت های موجود و تکنیک های جراحی ، این عمل را بسیار تاثیرگذارتر از قبل کرده است.
انواع مختلفی از پروتزهای زانو وجود دارد که بسته به تشخیص پزشک براساس فاکتورهای خاص هر بیمار انتخاب می شود.
جنس پروتزهای مورد استفاده در تعویض کامل مفصل زانو از کبالت، تیتانیوم و پلی تیلن می باشد و اغلب از سه قسمت تشکیل شدهاند:
همی آرتروپلاستی زانو (U.K.A)
جراحی تعویض جزئی مفصل زانو ، (Unicompartmental knee arthroplasty (UKA یا همی آرتروپلاستی زانو در بیمارانی که تمام زانو دچار آسیب نشده و لازم نیست عمل جراحی تعویض کل زانو انجام شود، توصیه می شود. هدف از این جراحی این است که فقط آن بخشی از زانو را که آسیب دیده و تخریب شده توسط ایمپلنت جایگزین کرده و قسمت های سالم مفصل را که در طول زمان قابل استفاده هستند حفظ شوند.
آرتروپلاستی یک طرفه مفصل زانو
جراحی تعویض جزئی مفصل زانو شامل تعویض یک یا دو بخش زانو می شود که فقط در یک سمت مفصل زانو انجام می گیرد. در این جراحی قسمت های آسیب دیده استخوان و غضروف برداشته می شوند و با ایمپلنت جایگزین می شود.
برای ادامه مطالعه مطلب همی آرتروپلاستی زانو کلیک کنید.
التهاب تاندون عضله سمی ممبرانوس (Semimembranosus tendinopathy)
زانو درد ناشی از التهاب تاندون عضله سمی ممبرانوس (Semimembranosus tendinopathy) یک علت غیر شایع دردهای مزمن زانو در قسمت خلفی و میانی آن است که به دلیل عدم شناخت کافی شرایط، ممکن است به درستی تحت تشخیص و یا درمان قرار نگیرد.
عضله سمی ممبرانوس یکی از سه عضله کمپارتمان خلفی ران یا عضلات پشت ران است که با نام عضلات همسترینگ شناخته می شوند. مهمترین عملکرد عضله سمی ممبرانوس خم شدن و چرخش داخلی مفصل زانو است ، همچنین لگن را تثبیت می کند و نقش مهمی در اکستنشن یا باز شدن مفصل ران دارد. عصب این عضله از سیاتیک است و تاندون آن در پایین بجز به کندیل داخلی تیبیا به سطح خلفی کندیل داخلی استخوان ران و به لیگامان های پشت کپسول زانو هم می چسبد و نقش مهمی در حمایت زانو در قسمت خلفی دارد.
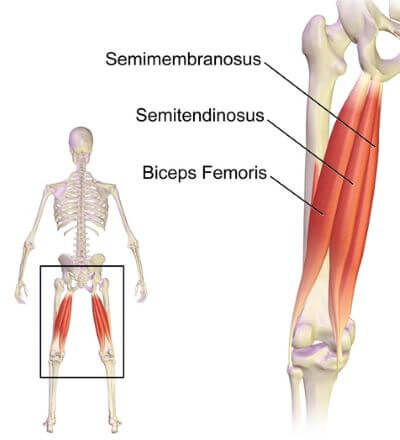
خم شدن های مکرر زانو موجب افزایش اصطکاک تاندون سمی ممبرانوس با کپسول مفصلی ، کندیل میانی فمور ، قسمت میانی پلاتو تیبیا و تاندون semitendinosus می شود. افزایش اصطکاک و تکرار فشار یا استرس ناگهانی تاندون می تواند منجر به تغییرات دژنراتیو در تاندون و همچنین تحریک بورس شود.
برای ادامه مطالعه مطلب التهاب تاندون عضله سمی ممبرانوس کلیک کنید.
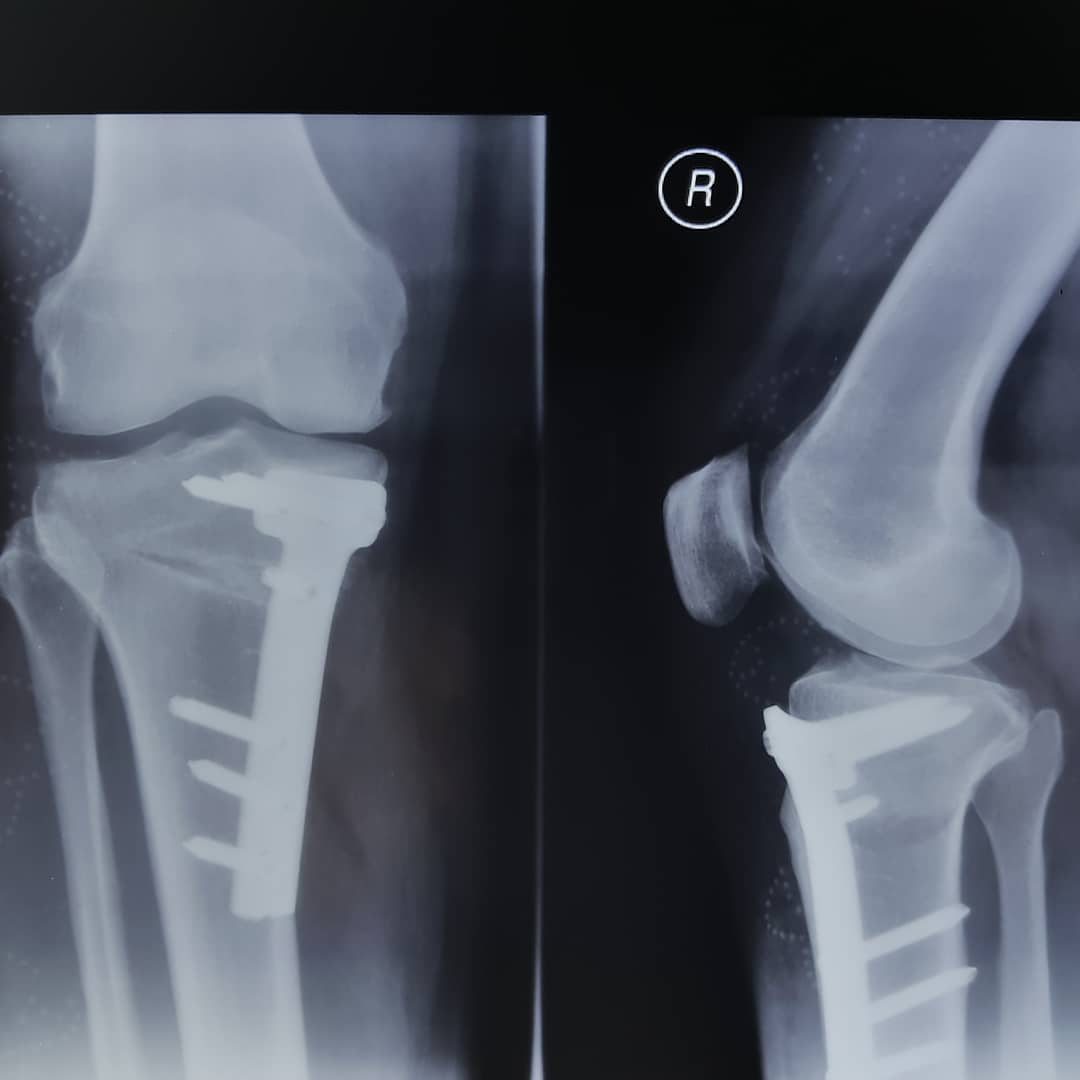
عوارض شکستگی استخوانهای اطراف مفصل زانو
شکستگی های اطراف زانو شامل شکستگی پایین (دیستال) استخوان ران، بالای (پرگزیمال) استخوان ساق و شکستگی استخوان کشکک می باشند. همراه با این شکستگی ها، علاوه بر استخوان ممکن است سایر قسمتهای زانو مانند لیگامانها، منیسک ها، عروق و اعصاب یا پوست نیز آسیب ببینند که بررسی و درمان آنها حین درمان شکستگی حائز اهمیت است.


در شکستگی های اطراف مفصل ممکن است خط شکستگی خارج مفصل باشد و یا به داخل مفصل راه پیدا کند و یا ترکیبی از هر دو باشد (در اکثر مواقع علت محدودیت حرکات مفصلی ناشی از هر دو عامل می باشد)
برای ادامه مطالعه مطلب عوارض شکستگی استخوانهای اطراف مفصل زانو کلیک کنید.
زانوبندهای طبی (بریس و ارتزهای زانو)
زانوبندهای طبی (بریس و ارتزهای زانو) یکی از رایج ترین وسایل حمایت کننده زانو هستند که با نگهداری از مفصلهای زانو به هنگام کشش و تحرک باعث افزایش ثبات و پایداری زانو شده و به کاهش فشار و کشش روی قسمتهای آسیبدیده زانو، ایجاد گرما و فشردگی در زانو ، اصلاح راستای قرارگیری زانو ، کمک به عملکرد درست و محدود شدن برخی حرکات زانو که ممکن است باعث تشدید درد شوند، کمک می کنند.
جراحی استئوتومی در چه ناحیه ای از زانو انجام می شود؟
بیشتر موارد جراحی های استئوتومی در ناحیه پروگزیمال تیبیا (۷۰ %) و به میزان کمتری در دیستال فمور(۱۰-۵ %) و در موارد بسیار خاصی در هردو قسمت (double osteotomy) انجام می شوند.
عمل جراحی استئوتومی برای چه کسانی مناسب است ؟
اگر تنها مشکل شما شکل زانو است نیاز به عمل جراحی ندارید. جراحی اصلاح زانوی پرانتزی معمولاً در بیماران جوان و فعال دارای استئوآرتریت كمپارتمان داخلی زانو انجام می شود. شرایط مناسب بیمار برای این جراحی عبارتند از :
اقدامات و برنامه های مراقبتی قبل و بعد از جراحی تعویض مفصل زانو
اقداماتی که قبل از جراحی تعویض مفصل زانو باید انجام شوند عبارتند از:

Alignment view ایستاده هر دو اندام تحتانی
دیسپلازی کشکک (patellar dysplasia)
شکل پشت ناحیه کشکک زانو (پاتلا) در حالت نرمال V شکل است. استخوان پاتلا بر روی شیار جلوی استخوان ران به نام شیار تروکلئار (trochlear) قرار دارد. زمانی که زانو خم و راست می شود پاتلا روی این شیار بالا و پایین می رود.
نمای کشکک نرمال V شکل
درحالت اکستنشن کامل زانو ، کشکک در بالای شیار تروکلئار بر روی یک پد چربی قرار می گیرد، وقتی زانو خم می شود، کشکک بر روی شیار تروکلئار قرار می گیرد.

کناره ی پاتلا و دیواره های شیار تروکلئار باید تقریبا موازی هم باشند. سطح پشتی کشکک بعضی از افراد به شکل L یا کاملاً مسطح می باشد که باعث می شود پاتلا به درستی در شیار تروکلئار استخوان ران قرار نگیرد، به این حالت دیسپلازی پاتلار یا بد شکلی سطح کشکک گفته می شود.
برای ادامه مطالعه مطلب دیسپلازی کشکک کلیک کنید.
اثر مصرف کورتون بر زانو
کورتیکواستروئیدها (داروهای حاوی کورتون) جهت تسکین التهاب مفاصل و نواحی مختلف بدن و یا به عنوان بخشی از پروسه درمانی در بیماری های مختلف (مانند آلرژیهای شدید ، مشکلات پوستی، آسم و …) با دو مکانیسم ضدالتهابی و سرکوب کننده سیستم ایمنی در درمان بیماری ها استفاده می شوند. این داروها به شکلهای مختلف مانند تزریق عضلانی ، وریدی یا موضعی، قطره های چشمی و قرص های خوراکی مصرف می شوند و شامل دگزامتازون، بتامتازون، هیدروکورتیزون، پردنیزولون، متیل پردنیزولون، تریامسینولون می باشند.
استفاده به جا و انتخاب صحیح داروهای کورتون در بهبود علائمی نظیرتورم، قرمزی، خارش و واکنشهای آلرژیک بسیار موثر است، ولی متاسفانه گاهی به صورت خودسرانه و طولانی مدت استفاده می شوند که می توانند عوارض جانبی گوناگون و بعضاً خطرناکی داشته باشند.
یکی از بیش ترین موارد سوء مصرف کورتیکواستروئیدها ، استفاده از آنها به صورت خوراکی در افزایش اشتها و افزایش وزن است که می تواند منجر به عوارض جبران ناپذیر گردد.
برای ادامه مطالعه مطلب اثر مصرف کورتون بر زانو کلیک کنید.
بورسیت تحت کشککی (Infrapatellar bursitis)
بورس تحت کشککی یا اینفراپاتلار(Infrapatellar boursa) در زیر کشکک و پشت تاندون کشکک قرار دارد که به آن بورس زیر کشککی نیز می گویند. این بورس کمک می کند تا تاندون کشکک روی لبه جلویی پلاتوی تیبیا به راحتی حرکت کند.
بورس اینفراپاتلارشامل بورس های اینفراپاتلار سطحی و عمقی می باشد:

التهاب بورس اینفراپاتلار سطحی یا عمقی بورسیت اینفراپاتلار نامیده می شود. بورس های اینفراپتلار نسبت به ترومای حاد ، ضربه شدید و ضربه های کوچک مکرر، شکستگی های فشاری کشک ، استفاده بیش از حد مفصل زانو، دویدن روی سطح سخت یا غیر یکنواخت و یا شغل هایی که مستم خزیدن روی زانو یا زانوزدن روی زمین هستند، آسیب پذیر می باشند.
برای ادامه مطالعه مطلب بورسیت تحت کشککی کلیک کنید.
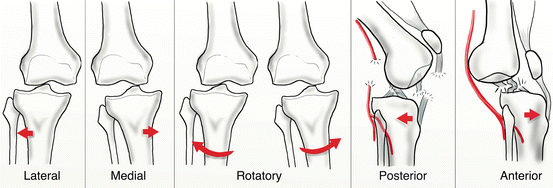
دررفتگی خلفی زانو
دررفتگی های زانو عارضه ای نادر هستند که عمدتا به دنبال ترومای شدید رخ می دهند و یکی از اورژانس های ارتوپدی محسوب می شوند.
این عارضه بر اساس جابجایی تیبیا نسبت به فمور به انواع قدامی، خلفی، مدیال، لترال و روتاری تقسیمشده است.
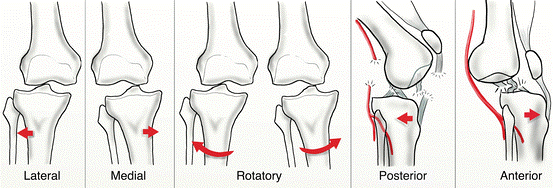
انواع دررفتگی زانو
دررفتگی خلفی زانو، با توجه به احتمال آسیب نوروواسکولار، جزء خطرناک ترین آسیب های زانو است و می تواند تهدیدکننده حیات اندام باشد.
به دلیل جا افتادن های خودبه خودی، شیوع دقیق این دررفتگی مشخص نیست.
دررفتگی خلفی از شیوع بیشتری نسبت به نوع قدامی (تقریبا ۷۰ درصد) برخوردار است .

دررفتگی خلفی زانو
استئوتومی مضاعف (double osteotomy)
بیشتر موارد جراحی های استئوتومی در ناحیه پروگزیمال تیبیا (۷۰ %) و دیستال فمور(۱۰-۵ %) انجام می شوند ، در برخی موارد پیچیده ، هنگامی که استئوتومی در یک سطح (در بالا یا زیر مفصل زانو) به طور مناسب ناهنجاری را برطرف نکند ، ممکن است برای حل مشکل به ترکیبی از هر دو روش نیاز داشته باشیم که تحت عنوان استئوتومی مضاعف (double osteotomy) نامیده می شود.
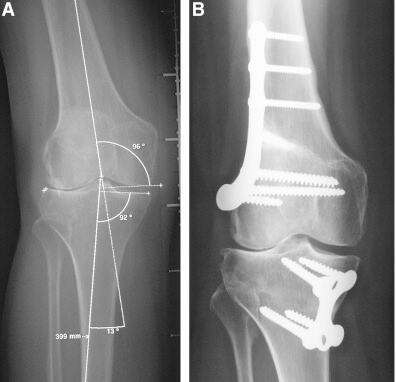
استئوتومی دیستال فمور و پروگزیمال تیبیا (double osteotomy)
در موارد دفرمیتی همزمان قسمت پروگزیمال و دیستال اندام امكان اصلاح كامل با یك سطح استئوتومی وجود ندارد.
مفصل هیپ، زانو و مچ پا ارتباط عملكردی نزدیكی با هم دارند و بدراستایی (Mal alignment) در یكی از مفاصل بزرگ تحمل كننده ی وزن می تواند باعث اختلال كاركردی در سایر مفاصل شود. همچنین مطالعات بیومكانیك نشان داده اند كه دفرمیتی والگوس و واروس باعث افزایش بار مفصل تیبیوفمورال در مدیال و لترال می شود. به طور كلی اهداف اصلی این جراحی صرف نظر از نوع استئوتومی ( بالای تیبیا، پایین فمور یا هر دو )، اصلاح بدشكلی و تغییر زاویه مفصل زانو (joint obliquity) ، جلوگیری از پیشرفت تخریب كمپارتمان زانو ، اصلاح راستای کلی اندام تحتانی و طبیعی شدن محور مكانیكی اندام می باشد.
برای ادامه مطالعه مطلب استئوتومی مضاعف کلیک کنید.
آناتومی زانو _ منیسک های زانو (بخش اول)
با ما همراه باشید تا به یکی از بخشهای آناتومی زانو بنام منیسک های زانو آشنا شوید. منیسک های زانو که شامل دو ساختار C شکل به نام های منیسک های داخلی و خارجی هستند ، مانند بالشتکی در بین دو استخوان اصلی تشکیل دهنده مفصل زانو، یعنی بین استخوان ران (فمور) و ساق (تیبیا) قرار گرفته اند.منیسک های زانو در مقطع، مثلثی شکل بوده و در حاشیهها ضخیمتر هستند. دور تا دور منیسک ها در زیر توسط رباط های محکمی به لبه پلاتوی تیبیا چسبیده و محکم شده است.
بخش محیطی منیسکها حاوی عروق خونی بوده که از طریق کپسول مفصلی و سینوویوم صورت میگیرد. این نواحی به هنگام آسیب قدرت ترمیم دارند.قسمت های داخلی تر منیسک رگ خونی ندارد و تغذیه آن فقط از طریق انتشار موارد از مایع سینوویال است. این قسمت از منیسک اگر پاره شود قابلیت ترمیم ندارد. به این ناحیه قسمت سفید منیسک می گویند.
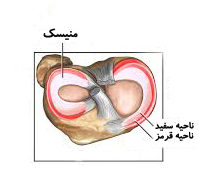
جنس منیسک ها فیبروکارتیلاژ است که به بافت غضروف شبیه ، اما به مراتب محکم تر از آن و با خاصیت ارتجاعی زیاد مثل لاستیک هستند.
برای ادامه مطالعه مطلب آناتومی زانو _ منیسک های زانو (بخش اول) کلیک کنید.
نوروپاتی عصب فمورال
نوروپاتی عصب فمورال یکی از بزرگترین اعصاب اندام تحتانی است که از لگن شروع شده و به شاخه های کوچک زیادی تقسیم می شود . این عصب کنترل عضلات ران را برعهده دارد که باعث بالا آوردن ران و ساق و وجود حس در اندامهای تحتانی و قسمت جلوی ران می شود.
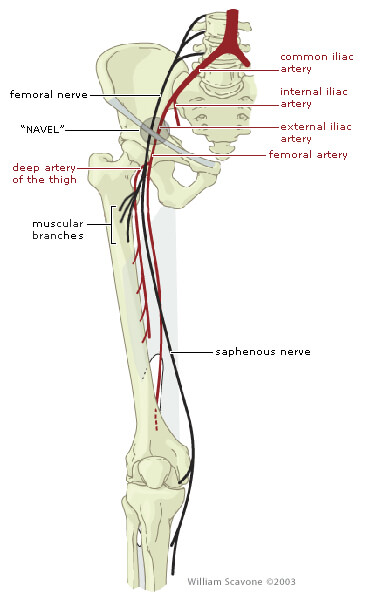
عصب فمورال
عصب فمورال ممکن است به دلایل مختلفی دچار آسیب شود که این عارضه را نوروپاتی عصب فمورال یا اختلال در عصب فمورال می نامند. این آسیب دیدگی ممکن است بر روی توانایی پاها برای حرکت اختلال ایجاد کند و یا باعث بروز مشکل در ارتباط با حس در پاها و کف پا شود.
آسیب دیدگی عصب فمورال میتواند به دلایل زیر به وجود بیاید:
تروما، خونریزی، شکستگی لگن، ایجاد فشار طولانی مدت بر روی عصب، اثر داروهای شیمیایی، برخی عفونت ها، آسیب ناشی از بیماری ها (مانند دیابت)، وجود تومور یا زائده که باعث مسدود شدن یا گیر افتادن یک بخش از عصب شده است.
عملکرد منیسک های زانو (بخش دوم)
همانطور که در بخش اول گفته شد منیسک های زانو بافت هایی از جنس ساختمان غضروف رشته ای (فیبروکارتیلاژ) هستند که به بافت غضروف شبیه ، اما به مراتب محکم تر از آن و با خاصیت ارتجاعی زیاد مثل لاستیک هستند.آنها مانند بالشتکی در بین دو استخوان اصلی تشکیل دهنده مفصل زانو، یعنی بین استخوان ران (فمور) و ساق (تیبیا) قرار گرفته اند.منیسک های زانو در مقطع، مثلثی شکل بوده و در حاشیهها ضخیمتر هستند.بخش محیطی منیسکها حاوی عروق خونی بوده که از طریق کپسول مفصلی و سینوویوم صورت میگیرد. این نواحی به هنگام آسیب قدرت ترمیم دارند.
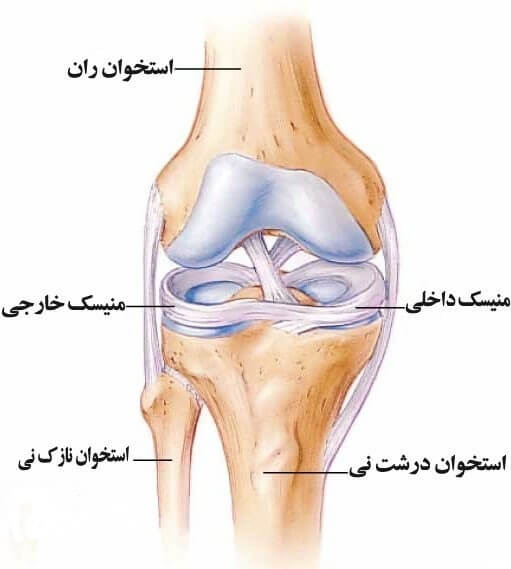
در موقع دویدن هر بار که کف پای ما به زمین می رسد، استخوان تیبیا (ساق) و فمور (ران) در محل مفصل زانو به شدت به یکدیگر کوبیده می شوند و مینیسک با قرار گرفتن بین این دو استخوان شدت این ضربه را کاهش می دهد.یک توپ را تصور کنید که روی یک سطح صاف قرار گرفته است، این توپ انتهای استخوان فمور است و آن سطح صاف سر استخوان تیبیا. منیسکها در واقع به دور انتهای گرد استخوان فمور میپیچند، و فضای میان آن و کف استخوان تیبیارا پُر میکنند.
برای ادامه مطالعه مطلب عملکرد منیسک های زانو (بخش دوم) کلیک کنید.
کیست آنوریسمی (ABC) استخوان اطراف زانو
کیست آنوریسمی استخوان ABC) Aneurysmal Bone Cyst ) یک ضایعه کیستیک خوش خیم نادر اما مخرب استخوان است. این کیست استخوانی شامل حفرات مملو از خون می باشد که به سرعت رشد می کند و بافت استخوانی اطراف را از بین می برد.
علت دقیق و اتیولوژی تشکیل کیست آنوریسم استخوان مشخص نمی باشد، به طور کلی برخی از آسیب ها (ضربه ها) یا ضایعات استخوانی موجود (شامل تومور سلول ژانت ، کندروبلاستوما یا دیسپلازی فیبری ) از علل ایجاد این کیست ذکر شده اند.
این کیست استخوانی ۱ تا ۲ درصد تومورهای اولیه استخوان را شامل می شود .
بیشتر در دهه دوم عمر دیده شده و متوسط سن افراد مبتلا ۱۷ سال می باشد. شیوع آن در ن بیشتر از مردان است.
کیست استخوانی آنوریسم ممکن است در هر استخوانی ایجاد شود ، اما بیشتر در اطراف زانو ، لگن یا ستون فقرات یافت می شود. در اطراف زانو عموما در متافیز استخوان های بلند تیبیا و فیبولا دیده می شود.

گرفتگی عضلات (كرامپ عضلانی) پا
انقباضات دردناك ناخودآگاه و پایدار عضلات و یا رشتههای عصبی موجود در آنها ،گرفتگی عضلانی (كرامپ عضلانی( اطلاق می شود. انقباضات ناگهانی، غیرارادی و دردناک به طور ناگهانی از چند ثانیه تا چند دقیقه است و اغلب هنگام خواب یا استراحت اتفاق می افتند و معمولا حساسیت و درد عضله تا ۲۴ ساعت پس از آن رفع می شود.
این عارضه در اکثر موارد بی ضرر در نظر گرفته می شود ولی در برخی موارد اسپاسم عضلانی به قدری شدید است كه در حركات و فعالیتهای عادی روزمره نیز محدودیت ایجاد می كند.
در اغلب موارد علت اصلی گرفتگی عضلات پا دقیقاً معلوم نمی باشد، ولی به احتمال زیاد عدم تعادل بین جذب و دفع الكترولیتهای سرم مثل كلسیم، منیزیم، پتاسیم و ویتامین های E, C, B و نیز فعالیت غیرعادی در نورون های حركتی نخاعی می تواند زمینه ساز باشد.
التهاب تاندون چهارسر ران ( تاندونیت کوادری سپس)
تاندونیت کوادری سپس عبارت است از التهاب تاندون عضله چهارسر ران که با پارگیهای میکروسکوپی همراه می باشد. استفاده بیش از حد و فشار مضاعف بر ساختار زانو باعث کشیدگی، تحریک و یا آسیب تاندون و عضله چهار سر ران می شود.

این عارضه یکی از علل درد بالای زانو به خصوص در ورزشکاران (دوندگان و یا ورزش هایی نظیر فوتبال و والیبال) است و بیشتر در سنین بین ۳۰ تا ۵۰ سال بروز می کند.
وارد شدن مکرر نیروهای بیش از حد تحمل تاندون موجب بروز پارگی های خفیف و میکروسکوپی شده و ایجاد التهاب در ناحیه ، احساس درد و تورم می کند.
گاهی اوقات ساختار تاندون دچار مشکل شده و تاندون بیشتر شکل و جنس خود را از دست داده و خراب می شود که به این وضعیت Degeneration گفته می شود.
داروهای کمک کننده به جوش خوردن استخوان ها (بخش اول)
جوش خوردن استخوان : در شکستگی استخوان داشتن تغذیه مناسب و کامل برای جوش خوردگی لازم است. همچنین استفاده از برخی مکمل های غذایی و داروها در کنار تغذیه مناسب می تواند روند جوش خوردگی را تسریع کند.
مهمترین مواد معدنی استخوان کلسیم و فسفر هستند. این دو نقش عمده ای در ایجاد استحکام استخوان ایفا می کنند. جوش خوردن استخوان نیازمند مقادیر کافی از این دو ماده معدنی هستند. بدن یک فرد بالغ در حالت عادی به روزی ۱۰۰۰ تا ۱۲۰۰ میلی گرم کلسیم نیاز دارد. ولی در زمان شکستگی نیاز بدن شما به کلسیم بیشتر شده و به روزی ۱۵۰۰ میلی گرم می رسد. همچنین یک فرد بالغ روزانه به ۷۰۰ میلی گرم فسفر نیاز دارد.

مکمل کلسیم
علل دردهای ساق پا
دردهای ساق پا، منشا درد ناحیه ساق ممکن است در استخوان، عضله، مفصل ، تاندون ، لیگامان ها، عروق محیطی یا اعصاب باشد.
در اغلب موارد دردهای ناحیه ساق به دنبال تروما ایجاد می شوند ، با این وجود این عارضه ممکن است به علل دیگری مرتبط باشد که عبارتند از:
این عارضه شایع موجب احساس درد شدیدی در عضلات پشت ساق می شود که با انقباض و اسپاسم شدید عضله و سفتی آن همراه است. کرامپ عضلات ساق معمولا در موقع استراحت بخصوص موقع خواب بروز می کند.
معمولا به دنبال فعالیت های فیزیکی شدید (اغلب دویدن) مخصوصا در زمان شروع یک ورزش جدید ایجاد می شود و باعث التهاب بافت های اطراف استخوان تیبیا (عضلات و تاندون ها) می شود.
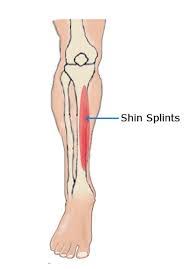
عضلات ناحیه ساق ممکن است بر اثر عواملی نظیر ضربه مستقیم ، اعمال کشش ناگهانی روی عضله در فعالیتهای بدنی سنگین و یا ورزشی (مانند بسکتبال، تنیس و یا دویدن در زمین ها ناهموار و سراشیبی) ، گرم نکردن کافی قبل از ورزش دچار کشیدگی یا پارگی شوند.
برای ادامه مطالعه مطلب علل دردهای ساق پا کلیک کنید.
تورم زانو (knee effusion)
تورم زانو یا افیوژن زانو زمانی رخ می دهد که مایع مفصلی (synovial fluid)، بیش از حد طبیعی داخل یا پیرامون مفصل زانو تجمع می یابد.

تورم یا افیوژن زانو
تورم زانو می تواند پیامد عفونت، التهاب و همارتروز (خونریزی داخل مفصل) باشد. تورم مفصل زانو عملکرد و محدوده حرکت زانو را کاهش می دهد. بیمار به دشواری می تواند زانوی خود را کاملا خم یا صاف کند.
تورم زانو با توجه به علت به وجود آورنده آن گاهی با هیچ علامت دیگری همراه نیست و گاهی می تواند با علا ئم زیر همراهی داشته باشد:
دور تا دور مفصل زانو را لایه ای به نام غشای سینوویال می پوشاند که یکی از وظایف آن تولید مایع سینوویال (مایع مفصلی) به منظور روان کردن حرکت مفصل و کاهش اصطکاک می باشد. بیماری های التهابی می توانند با ایجاد التهاب در غشای سینوویال باعث افزایش تولید مایع سینوویال و در نتیجه تورم زانو می شوند.برخی از این بیماری ها عبارتند از :
تقویت عضلات چهار سر ران
آناتومی عضلات چهار سر ران : عضلات چهار سر ران، عضلاتی هستند که در قسمت جلوی ران قرار دارند و با انقباض آن تاندون چهارسر و بدنبال آن کشکک و بدنبال آن تاندون کشکک به بالا حرکت کرده و زانو صاف می شود.عضلات چهارسرران از چهار عضله تشکیل شدهاند ،تقویت عضلات چهار سر ران در برنامههای توانبخشی بسیار مهم است.

آناتومی عضلات چهار سر ران-تقویت عضلات
عضلات چهار سر بخصوص قسمت واستوس مدیالیس آن در پایدار نگه داشتن استخوان کشکک در جلو زانو نقش مهمی دارند.رکتوس فموریس هم زانو را راست میکند و هم مفصل ران را به جلو خم میکند.وقتی زانو کاملا صاف و کشیده است این عضله در حداقل کشش خود قرار دارد و نمیتواند به خوبی مفصل ران را خم کند.همچنین وقتی ران در حالت خم قرار دارد این عضله در کوتاه ترین طول خود است و نمیتواند زانو را بخوبی راست کند.در بقیه حالات رکتوس فموریس میتواند روی هر دو مفصل ران و زانو بخوبی اعمال نیرو کند.
عضله واستوس لترالیس بزرگترین قسمت عضلات چهارسر ران است.تاندون این عضله در بالا به استخوان را متصل میشود.عضله در سطح قدامی و خارجی ران به پایین آمده و تاندون آن در پایین به سطح فوقانی و خارجی استخوان کشکک متصل میشود.عضله واستوس مدیالیس در بالا و استخوان ران میچسبد.سپس عضله در سطح قدام و داخلی ران به پایین آمده و تاندون آن در پایین به لبه بالایی و داخلی استخوان کشکک متصل میشود.
عضله واستوس اینترم هم در بالا به استخوان ران چسبیده و در پایین به لبه بالایی استخوان کشکک متصل میشود.قسمت اعظم این عضله در پشت عضله رکتوس فموریس پنهان شده است.
برای ادامه مطالعه مطلب تقویت عضلات چهار سر ران کلیک کنید.
سلام دوستان و همراهان عزیز ، سعی ما بر این بوده که تمامی لغات تخصصی مرتبط با ارتوپدی در قالب یک لغت نامه ارتوپدی جامع در اختیار شما قرار بدهیم.برای راحتی و فهم آسان تر لغت نامه ارتوپدی،آن را به چند بخش و طبق حروف الفبا تنظیم کرده ایم.شما برای دسترسی به کلمه مورد نظر شما میتوانید آن را در لغت نامه ارتوپدی ما جستجو کنید.
آ ا ب،پ،ت ج،چ،خ د،ر،ز،ژ س،ش ص،ع ف،ق ک،گ،ل م ن و،ه،ی
در ادامه بخش قبل،در این بخش در لغت نامه ارتوپدی ،کلمات شروع با ” ب،پ،ت را برای شما آماده کرده ایم.
بارلو : بارلو نام یک آزمایش و تست بالینی ارتوپدی است که پزشک از آن برای معاینه کودک مبتلا به ناپایداری مادرزادی مفصل ران استفاده میکند.
بازسازی مفصل : بازسازی مفصل نام عمومی برای دسته ای از اعمال جراحی است که در آنها سعی میشود مفصل آسیب دیده به نحوی تغییر شکل داده شود تا بیمار بتواند از آن استفاده بهتر ببرد.
باسیل: باسیل نوعی باکتری است که به شکل استوانه است.
باکتری: باکتری نام دسته ای از میکروارکانیسم ها یا میکروب ها است که طول آنها در حد چند میکرومتر است.
بانداژ ولپو :بانداژ ولپو نام طریقه ای از بستن اندام فوقانی است. در روش بانداژ ولپو به توسط یک باند یا نوار پارچه ایT ساعد به گردن آویزان شده و بازو به تنه بسته میشود.
بریس: بریس نام عمومی برای دسته ای از وسایل است که هدف استفاده از آنها حمایت از اندام یا تنه بصورت کنترل، هدایت، بیحرکتی یا
محدود کردن حرکات مفاصل و اندام است
بریس اسکاتیش : بریس اسکاتیش رایت نوعی بریس یا ارتوز است که بیشتر در درمان بیماری پرتس استفاده میشود.
بریس میلواکی: بریس میلواکی یا ارتوز میلواکی نام نوعی بریس است که در درمان اسکولیوز بکار برده میشود.
بلانت: بلانت نام بیماری است که در آن زانوی بچه دچار انحراف جانبی میشود.
بنس جونز : بنس جونز نوعی پروتئین است که در خون و ادرار بیماران مبتلا به میلوم مولتیپل دیده میشود.
برای ادامه مطالعه مطلب لغت نامه ارتوپدی (ب،پ،ت) کلیک کنید.
پارگیهای شایع منیسك
به دلیل عملکرد منیسک در ایجاد پایداری زانوها و جذب انرژی، این عضو در معرض آسیب قرار دارد و شیوع پارگی های منیسک ( به خصوص در ورزشکاران ) بسیار زیاد است.
مطالعات نشان داده اند تنش های فشاری وارد بر منیسک ها عامل اساسی در آسیب های مخرب مفصلی از جمله استئوآرتریت هستند. همچنین پارگی لیگامان صلیبی متقاطع قدامی (ACL) می تواند تأثیر زیادی بر آسیب منیسک داشته باشد.
تصویر زیر مجموعه ای از پارگی های شایع منیسک زانو نشان می دهد:
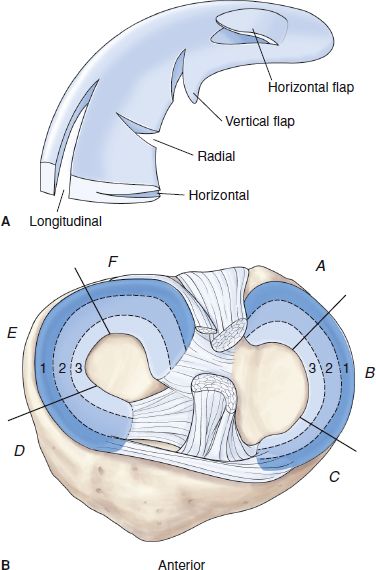
انواع پارگی های منیسک
عوامل مختلفی در تعیین مناسب ترین روش درمان پارگی منیسک نقش دارند، برخی از این عوامل عبارتند از سن بیمار، محل پارگی ، نوع خاص پارگی منیسک، وجود یا عدم وجود آسیب لیگامانهای زانو .
برای ادامه مطالعه مطلب پارگیهای شایع منیسك کلیک کنید.
عوارض پارگی رباط صلیبی خلفی (PCL)
مهم ترین عملکرد رباط متقاطع ناحیه ی پشتی (PCL) ، مانع شدن از در رفتگی تیبیا ( استخوان درشت نی ) است و از حرکت استخوان درشت نی به سمت عقب جلوگیری می کند. همچنین به پایداری زانو در هنگام حرکات چرخشی کمک می کند.
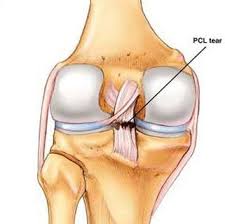
پارگی رباط صلیبی خلفی
آسیب رباط صلیبی خلفی ۵ تا ۲۰ درصد کل آسیب های رباط زانو را شامل می شود.
رباط صلیبی خلفی نسبت به رباط متقاطع ناحیه ی جلویی زانو ، قدرت بیشتری دارد . پارگی رباط صلیبی خلفی نسبت به پارگی رباط صلیبی ACL شیوع کمتری دارد.
آسیب این لیگامان ممکن است بصورت فقط کشیدگی باشد و یا ممکن است لیگامان دچار پارگی ناقص یا پارگی کامل شود. پارگی ناقص معمولا شایعتر است و اکثراً نیاز به جراحی ندارد.
شیوع آسیب حاد رباط صلیبی خلفی زانو در دامنه سنی ۱۸ تا ۴۴ سال بیشتر دیده می شود هرچند که در سنین بالاتر نیز به علت فرسودگی در رباط ها و مفاصل، احتمال پارگی در رباط صلیبی خلفی وجود دارد.
برای ادامه مطالعه مطلب عوارض پارگی رباط صلیبی خلفی (PCL) کلیک کنید.
فیبرو دیسپلازی (Fibrous Dysplasia)
فیبرو دیسپلازی ضایعه اسکلتال خوش خیم است که ممکن است باعث دفورمیتی استخوان، شکستگی یا دردهای مزمن اسکلتی شود و می تواند یک عامل مساعد کننده برای شکستگی های پاتولوژیک می باشد.
این اختلال یک بیماری مادرزادی غیر ارثی است که تقریباً هفت درصد تومورهای خوش خیم استخوانی را تشکیل می دهد . این عارضه در جوانان بروز بیشتری دارد و به نسبت مساوی در زن و مرد دیده می شود .
این بیماری به دلیل یک نقص ژنتیکی در سلول های سازنده استخوان ایجاد می شود که در آن به جای بافت طبیعی استخوان، بافت فیبروزی رشد میکند و باعث ضعیف شدن بافت اصلی می شود.

این عارضه ممکن است در یک استخوان (monostotic ، فرم منفرد) (۷۰ % موارد) و یا در استخوان های متعددی در بدن (polyostotic ، فرم متعدد) (۲۷ % موارد) مشاهده شود.
در موارد ضایعات متعدد استخوانی ، برخی اوقات ممکن است همراه با ناهنجاری غدد درون ریز بدن و ضایعات پوستی باشد که سندرم مک کان آلبرایت نامیده می شود (۳ % موارد) و اغلب با پیامدهای بالینی شدید مثل درد استخوانی، دفورمیتی استخوان و شکستگی های پاتولوژیک همراه است.
برای ادامه مطالعه مطلب فیبرو دیسپلازی (Fibrous Dysplasia) کلیک کنید.
عوامل موثر بر درمان شكستگی های پلاتوی تیبیا
شكستگی های پلاتوی تیبیا از شكستگی های تروماتیک و مهم داخل مفصل زانو به شمار می روند.
این نوع شكستگی در حدود ۱% كل شكستگی ها را شامل می شود.
بیشتر این شكستگی ها به دنبال تصادفات با سرعت و انرژی بالا و یا سقوط از ارتقاع ایجاد می شوند ، به همین علت علاوه بر آسیب های وارده به سطح مفصل زانو و كندیل های تیبیا، ممكن است منجر به صدمات همراه دیگر در رباط ها ، منیسك و حتی اعصاب و عروق شود كه می تواند عملكرد زانو را مختل نموده و در صورت عدم درمان مناسب به ناتوانی بیمار منجر شود.
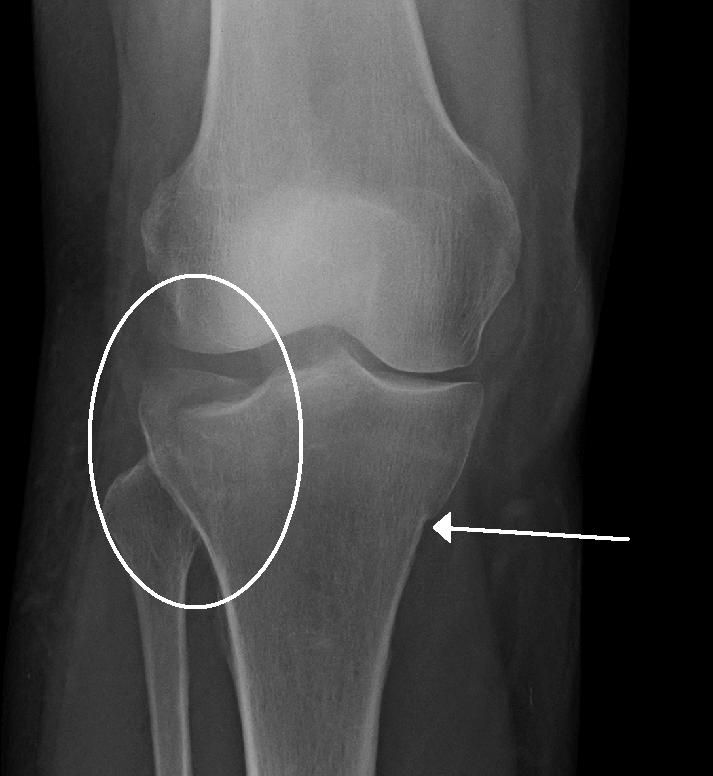
شکستگی پلاتوی تیبیا
اهداف درمان در این شكستگی ها شامل جااندازی باز آناتومیك سطوح مفصل ، اصلاح فرورفتگی سطح مفصل ، پایدار نمودن استخوان و رباط ها ، حفظ محور مكانیكی زانو و برقراری حركات مفصل زانو می باشد . ناتوانی در انجام هر یك از این موارد می تواند منجر به درد، ناپایداری، تغییر شكل، محدودیت حركتی و در نهایت استئوآتریت زانو گردد.
برای ادامه مطالعه مطلب عوامل موثر بر درمان شكستگی های پلاتوی تیبیا کلیک کنید.
عوارض عروقی در زانوی شناور
زانوی شناور تقریباً همیشه به دنبال ترومای با انرژی بالا بخصوص تصادفات ناشی از وسایل نقلیه موتوری اتفاق می افتد . با توجه به شدت بالای ترومای وارده به اندام ، معمولاً به طور همزمان با آسیب های وسیع لیگامانهای مفصل زانو و نسج نرم همراه است، از این رو درمان آن یك چالش بزرگ در ارتوپدی محسوب می شود.
شكستگی تنه استخوان ران، شكستگی پلاتو و تنه استخوان تیبیا محدوده زانوی شناور را تشكیل می دهند.
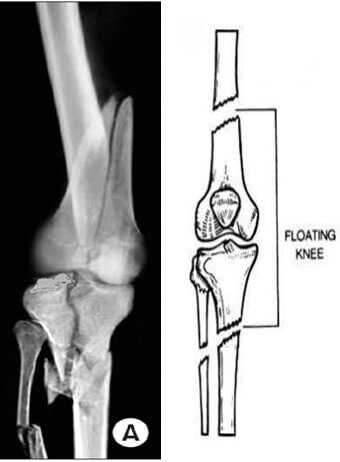
زانوی شناور
با توجه به اینکه زانوی شناور در اغلب موارد بر اثر حوادث موتوری ایجاد می شود ، زانوی شناور در ن نسبت به مردان شیوع كمتری دارد . همچنین در گروه سنی ۴۰ – ۲۱ سال بیشتر شایع است.
در تعداد قابل ملاحظه ای از بیماران مبتلا به بیماری به طور همزمان آسیب های متعددی در زانو وجود دارند كه با معاینه دقیق بیماران زیر بیهوشی، پس از ثابت نمودن شكستگی ها و بررسی های بیشتر می توان این ضایعات را تشخیص و درمان نمود.
یکی از مهمترین عوارض زانوی شناور ضایعات عروقی همراه میباشد . این عارضه می تواند با اختلال عروق و ایسكمی اندام ، هم در بدو مراجعه و هم در طول درمان همراه باشد. شدت این آسیب براساس نوع و میزان نیروی وارده متفاوت می باشد.
برای ادامه مطالعه مطلب عوارض عروقی در زانوی شناور کلیک کنید.
بازگشت به ورزش پس از جراحی تعویض مفصل زانو
بازگشت به ورزش پس از جراحی تعویض مفصل زانو ; درمان قطعی آرتروز زانو جراحی تعویض مفصل زانو می باشد. در این جراحی غضروف و استخوان آسیب دیده از مفصل زانو برداشته شده و آن را با یک مفصل مصنوعی فی جایگزین می کنند.

تعویض مفصل زانو
بعد از تعویض مفصل زانو ورزش کردن نه تنها مجاز بلکه ضروری می باشد، چرا که فرد باید به دقت از افزایش وزن خود جلوگیری کند.
برای بسیاری از بیماران سوال است که چه فعالیت ها و ورزش هایی بعد از جراحی تعویض مفصل زانو بدون خطر بوده و چه ورزش هایی می توانند مضر باشند.
واکنش های پاتولوژیک نسبت به پروتزها و ایمپلنت های ارتوپدی
در گذشته شکستگی ها با بی حرکت کردن به وسیله گچ گیری یا گذاشتن کشش، درمان می شدند. امروزه استفاده از ایمپلنت های فی (سخت افزارهای ارتوپدی) برای تثبیت شکستگی های استخوانی و سایردرمان های ارتوپدی کاربرد گسترده ای دارند.
انواع ایمپلنت های فی ارتوپدی مورد استفاده عبارتند از : پین، پیچ و پلاك، اکسترنال فیکساتور، نیل اینترا مدولاری و پروتزها.

در این میان pin ساده ترین ابزار جهت ثابت کردن شکستگی ها است . عفونت محل پین می تواند مهم ترین عارضه پین گذاری باشد . تحقیقات نشان داده اند که شیوع این عارضه به تکنیک پین گذاری وابسته است.

پیچ و پلاك از دیگر سخت افزارهای ارتوپدی هستند که تحول بزرگی در درمان های ارتوپدی به وجود آورده است . در این روش محل شکستگی باز می شود، سپس جااندازی و ثابت کردن شکستگی استخوان، زیر دید مستقیم به کمک پیچ و پلاك انجام می شود. عوارض شایع این روش می تواند شامل به خطر افتادن خون رسانی استخوان، عفونت، جوش نخوردن یا دیر جوش خوردن باشد.
برای ادامه مطالعه مطلب واکنش های پاتولوژیک نسبت به پروتزها و ایمپلنت های ارتوپدی کلیک کنید.
تزریق هیالورونیک اسید در درمان آرتروز زانو
استئوآرتریت یا آرتروز زانو بیماری می باشد که در آن غضروف مفصلی زانو به تدریج ساییده و فرسوده می شوند. در این حالت استخوان های مفصلی در تماس مستقیم با هم قرار می گیرند و در نبود لغزندگی و ضربه گیری مناسب توسط غضروف ها، سایش استخوان ها روی هم موجب درد، تورم و کاهش توانایی حرکت زانو می شود.

استئوآرتریت یا آرتروز زانو

استئوآرتریت خفیف زانو زانوی طبیعی
اگر روش های درمانی غیر جراحی فوق کمکی به کاهش درد زانوی بیمار و انجام فعالیت های روزانه ی او نکند می توان از تزریقات داخل مفصلی استفاده نمود.
برای ادامه مطالعه مطلب تزریق هیالورونیک اسید در درمان آرتروز زانو کلیک کنید.
سندرم پلیکا چیست ؟ علت، علائم و درمان
سندرم پلیکا (Plica) : دور تا دور مفصل زانو توسط کپسولی به نام کپسول مفصلی پوشیده شده است.این کپسول تا حد زیادی در پایداری مفصل زانو موثر است. سطح داخلی کپسول مفصل زانو یک پرده بافتی نازک به نام غشای سینوویال وجود دارد. گاهی اوقات قسمتی از غشای سینوویال به درون فضای مفصلی چین میخورد و یک پلیسه یا چین خوردگی (synovial fold) درست میکند. این چین که به آن پلیکا Plica نیز می گویند مانند پرده نازکی به درون فضای مفصلی برجسته میشود. پلیکا معمولا در قسمت داخلی زانو قرار دارد.

آناتومی پلیکا
پلیکا در حالت عادی مشکلی برای زانو ایجاد نمی کند ولی گاهی بر اثر فعالیت های بدنی خاص و حرکات مداوم در زانو تحریک میشود. حرکاتی که در آن ها زانو مکرراً خم و راست میشود مانند دویدن، دوچرخه سواری و یا بالا و پایین رفتن از پله میتواند موجب ساییده شدن پرده پلیکا در سطح داخلی زانو شده و آن را تحریک و ملتهب کند.گاهی اوقات بر اثر یک ضربه ناگهانی به زانو (مثلا افتادن از بلندی یا در حین تصادف) پلیکا تحت کشش ناگهانی قرار گرفته و ملتهب و متورم میشود. بعد از مدتی این التهاب فروکش میکند ولی بافت سینوویال پلیکا کلفت میشود. این پلیکای کلفت شده بیشتر مستعد آسیب بوده و موجب میشود بعد ها بیمار حتی با ضربات و یا فعالیت های خفیف تر دچار التهاب پلیکا و در نتیجه درد زانو شود.
درد زانو اولین و مهم ترین علامت سندرم پلیکا می باشد.این درد هنگام بالا پایین رفتن از پله و خم کردن زانو بدتر می شود. همچنین موقع خم کردن زانو ممکن است، صدای کلیک شنیده شود. این صدا به علت لغزش پلیکای ضخیم شده بر روی سطح کندیل استخوان ران درون مفصل زانو است. در این شرایط پلیکا بسیار آسیب پذیر شده و نسبت به لمس حساس میشود. در افراد لاغر اندام، ممکن است بافت تشکیل دهنده پلیکا به صورت یک نوار حساس در زیر پوست ناحیه زانو احساس شود. در موارد نادری هم ممکن است باعث تورم مفصل زانو شود.
برای ادامه مطالعه مطلب سندرم پلیکا چیست ؟ علت، علائم و درمان کلیک کنید.
روش های درمان پارگی منیسك
یكی از مشکلات شایع زانو ، پارگی منیسك داخلی می باشد. در این نوع آسیب بیمار از درد ، تورم ، گیر كردن وگاهی قفل شدن و خالی كردن زانو رنج می برد.
روش های تشخیصی متعدد این عارضه عبارتند از: آرتروگرافی ، آرتروسکوپی ، MRI ، CT اسکن و سونوگرافی که هر یک دقت و هزینه های متفاوت دارند .
از آنجاییکه فقط در یک چهارم خارجی منیسك ها رگ های خونی مناسبی وجود دارد و خونرسانی خوبی دارند ، از این رو پارگی های این منطقه قابلیت ترمیم خوب دارند. ولی متأسفانه بیشتر پارگی های منیسك در مناطقی از آن رخ می دهد كه كم خون بوده و خون رسانی كافی برای ترمیم پارگی وجود ندارد .
تغذیه این ناحیه تنها از طریق انتشار مواد از مایع سینوویال می باشد ، همچنین بخش مرکزی منیسک نسبت به بخش خارجی بسیار نازک تر می باشد که این موارد روش های درمانی برای این نوع پارگی ها را محدود می کنند.

انواع روش های درمانی پارگی منیسك عبارتند از:
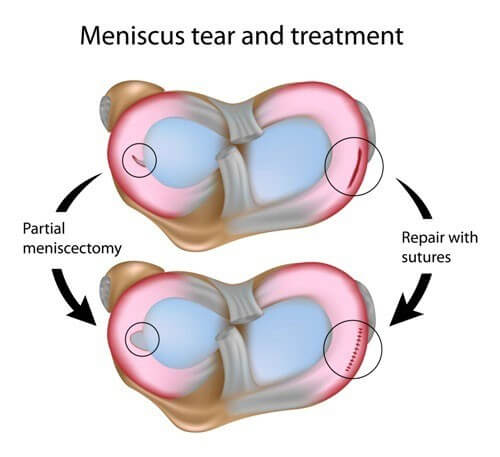
این روش در مواردی كه پارگی در منطقه پرخون رخ داده باشد به کار می رود.
برای ادامه مطالعه مطلب روش های درمان پارگی منیسك کلیک کنید.
پارگی دسته سطلی منیسک زانو
دربارهی پارگی دسته سطلی منیسک زانو چیزی میدانید؟ آسیب های منیسک و پارگی منیسک از شایعترین آسیب های زانو بوده و در ورزشکاران و بخصوص آنهایی که ورزش های پر برخورد (high impact) مثل فوتبال را انجام می دهند بیشتر است. منیسک یک دیسک C شکل از جنس غضروف رشته ای (فیبروکارتیلاژ) است که نقش ضربه گیری را در زانوبه عهده دارد. هر زانو دو منیسک دارد که یکی در لبه ی خارجی و دیگری در لبه داخلی زانو قرار دارد. منیسک ها به توزیع وزن استخوان ران روی استخوان تیبیا کمک می کنند و همچنین به همراه رباط ها پایدار نگه داشتن مفصل زانو نقش دارند.
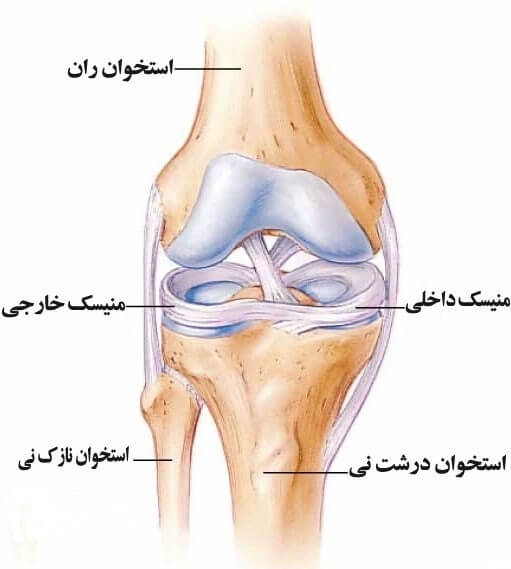
منیسک های زانو
پارگی دسته سطلی – bucket handle منیسک به حالتی گفته می شود که منیسک به صورت طولی پاره شود. معمولا پارگی از قسمت خلفی منیسک شروع شده و به قسمت های قدامی گسترش می یابد.
این منیسک که حالا بر اثر پارگی به دو قسمت داخلی و خارجی تقسیم شده می تواند تحت فشار کندیل استخوان فمور (ران) قرار گرفته و دو قسمت داخلی و خارجی آن از هم باز شود و قسمت داخلی آن به سمت داخل مفصل زانو کشیده شود. به این وضعیت باز شده منیسک پارگی دسته سطلی Bucket handle tear می گویند.
برای ادامه مطالعه مطلب پارگی دسته سطلی منیسک زانو کلیک کنید.
آسیب رباط جانبی داخلی (MCL)
آسیب رباط جانبی داخلی (MCL) : یکی از شایعترین آسیبهای لیگامانی زانو است. MCL استخوان ران (femur) را به استخوان درشتنی (tibia) در ساق پا متصل میکند و از باز شدن زانو به طرف داخل (به سمت زانوی مقابل) جلوگیری میکند. آسیب MCL اغلب به دلیل وارد شدن ضربهای از بیرون که زانو را به داخل هل میدهد ایجاد میشود.
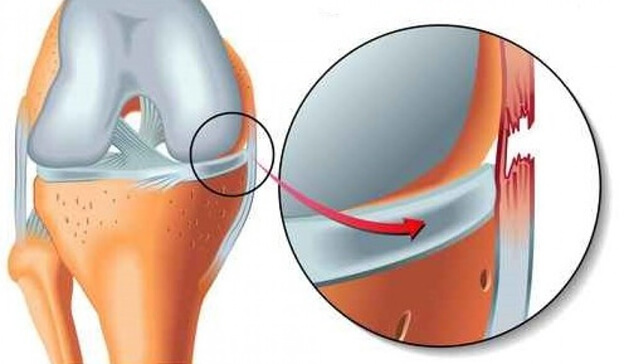
آسیب رباط جانبی داخلی (MCL)
اهمیت بررسی ضایعات لیگامانی در شكستگی های اطراف زانو
شكستگی استخوان های تیبیا و فمور از شكستگی های شایع استخوان های بلند به شمار می روند. تروماهای ناشی از سوانح رانندگی علت اصلی این شکستگی می باشند و در مردان بیشتر از ن است.
با توجه به شیوع بالای این شکستگی ها درمان صحیح و کاهش عوارض در این ضایعات حائز اهمیت است.

این نوع شکستگی ها ، به خصوص در شکستگی های اطراف مفصلی ( در قسمت پروگزیمال تیبیا ، پلاتو ، دیستال فمور یا استخوان کشکک) ممكن است با آسیب همزمان مفصل زانو و لیگامانهای آن نظیر پارگی لیگامان ها، پارگی های منیسك ، ضایعات غضروفی و … همراه باشند.

همچنین در شکستگی های تنه فمور و تنه تیبیا نیز ممکن است این آسیب ها با شدت و وفور کمتر ایجاد شوند.
از این رو لازم است در مواجهه با شکستگی های اطراف مفصلی معاینه دقیق با هدف بررسی و درمان هرگونه آسیب لیگامانی احتمالی صورت گیرد.
از میان لیگامان های زانو، در شکستگی های اطراف مفصلی پارگی ACL شایع تر می باشد . این عارضه می تواند باعث آسیب غضروف مفصلی زانو شده و زانو را مستعد استئوآرتریت کند . بر اساس مطالعات موجود، ن در پارگی ACL مستعدتر از مردان هستند که به علت اختلافات آناتومیک در مفاصل و ساختارهای پیرامون آن، افزایش شلی مفاصل و ویژگی های هورمونی متفاوت در ن می باشد.
برای ادامه مطالعه مطلب اهمیت بررسی ضایعات لیگامانی در شكستگی های اطراف زانو کلیک کنید.
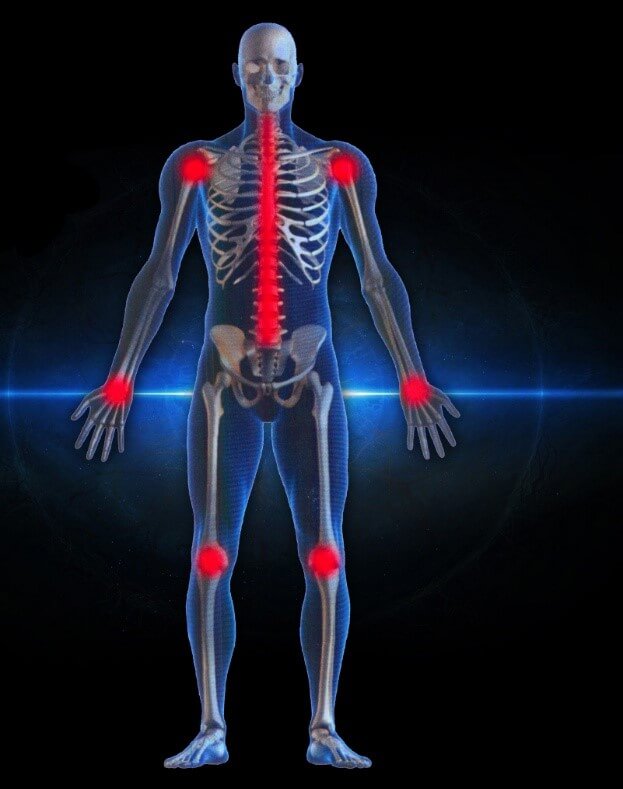
اختلالات اسكلتی – عضلانی
این اختلالات می توانند اثرات فردی ، اجتماعی و اقتصادی بزرگی را بر هر جامعه تحمیل کند و به عنوان یک علت عمده کاهش توان و کیفیت کار ، افزایش هزینه های درمانی ، افزایش زمان های از دست رفته کاری و از کار افتادگی زودرس افراد می باشند .
با توجه به نتایج مطالعات صورت گرفته نواحی کمـر و زانـوها بالاترین میزان شیوع اختلالات را داشته اند، و پس از آن در ناحیه مچ پاها و گردن ، پشت، شانه ها و ران ها مشاهده شد.
برای ادامه مطالعه مطلب اختلالات اسکلتی- عضلانی ناحیه زانو کلیک کنید.
تاثیرات لیزر کم توان و پر توان بر دردهای ناحیه زانو
مداخلات فیزیوتراپی می تواند گزینه مناسبی برای کنترل درد و بازتوانی در افراد دچار درد ناحیه زانو باشند. در مطالعات مختلف تاثیر لیزر کم توان و پرتوان بر اختلالات اسکلتی عضلانی حاد و مزمن ، بهبود درد و عملکرد زانو تایید شده است.
شرایطی که به خوبی نسبت به لیزر درمانی واکنش نشان میدهند به شرح زیر هستند:

درباره این سایت